Newsletter Scientifique | 18 mai 2020
Synthèse d'actualités scientifiques réalisée par des experts de Gustave Roussy.

Épidémiologie
Estimation de la charge virale du SARS-CoV-2 en France
Source : Science - 13 mai 2020 - Abstract
La France a été fortement touchée par l'épidémie de SARS-CoV-2 et est entrée en confinement le 17 mars 2020. En utilisant des modélisations à partir de données hospitalières et de mortalité, nous estimons l'impact du confinement et sur l'immunité actuelle de la population générale. Nous observons que 3,6% des personnes infectées sont hospitalisées et 0,7% meurent, allant de 0,001 % chez les <20 ans à 10,1 % chez les > 80 ans. Quel que soit l’âge, les hommes sont plus à risque d'être hospitalisés, d'entrer en soins intensifs et de mourir que les femmes. Le confinement a réduit la vitesse de propagation (R0) du virus de 2,90 à 0,67 (réduction de 77 %). D'ici le 11 mai 2020, lorsque les restrictions devraient être assouplies, nous prévoyons que 2,8 millions (étendue : 1,8-4,7) de personnes, soit 4,4 % (étendue : 2,8-7,2) de la population, aient été infectées. L'immunité de la population semble insuffisante pour éviter une deuxième vague si toutes les mesures de restrictions sont levées à la fin du confinement.
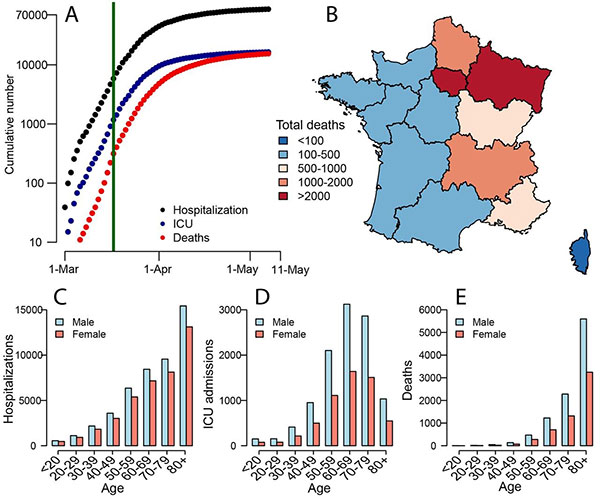
Hospitalisations et décès par Covid-19 en France (A). Nombre cumulé d'hospitalisations conventionnelle et en USI, admissions en USI et décès dus au SRAS-CoV-2 en France. La ligne verte indique le moment où le confinement a été mis en place en France. (B) Répartition des décès en France. Nombre (C) d'hospitalisations, (D) USI et (E) décès par tranche d'âge et sexe en France.
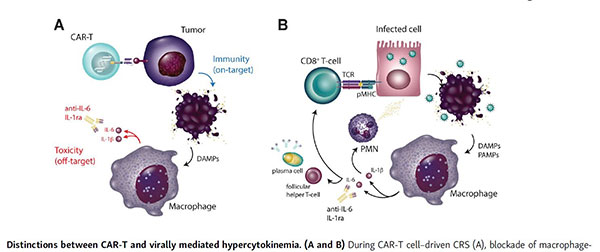
Les multiples visages de la réponse immunitaire anti-Covid
Source : Journal of Experimental Medicine – 30 avril 2020 – Abstract
La nouvelle souche de coronavirus 2019 fait actuellement des ravages dans le monde en termes de morbidité et de mortalité. Par rapport aux épidémies récentes, l'infection au Covid-19 présente un taux de mortalité relativement élevé pour des raisons pas tout à fait claires, avec des options thérapeutiques très limitées. Dans cette perspective, nous nous proposons d’explorer les contributions des systèmes immunitaires inné et adaptatif dans le contrôle de l’infection. Nous abordons également la toxicité induite par l’infection et proposons des suggestions pour comprendre l'immunité anti-covid.
Clinique
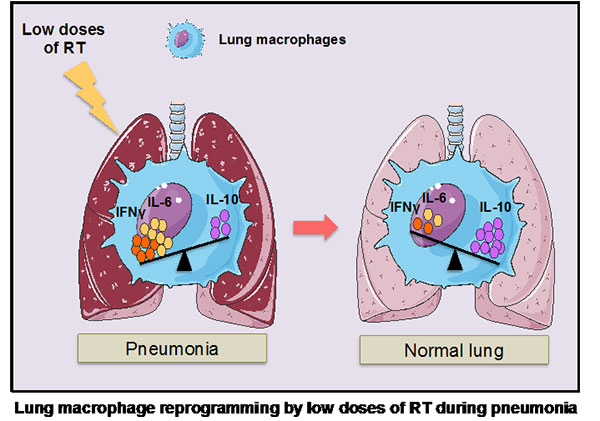
Les faibles doses de radiothérapie augmentent le profil immunosuppresseur des macrophages pulmonaires via la production d'IL-10 et la suppression d'IFNγ / IL-6: une stratégie thérapeutique pour contrebalancer l'inflammation pulmonaire ?
Dr Lydia Meziani, Gustave Roussy, Inserm – bioRxiv – 11mai 2020
Les patients atteints de Covid-19 développent une pneumonie sévère et un syndrome de détresse respiratoire aiguë (SDRA) pour 14 % des cas signalés. L'irradiation thoracique à des doses faibles, a été utilisée avec succès dans le passé pour traiter les pneumonies bactériennes et virales. Cependant, avec l’arrivée des agents antimicrobiens synthétiques, l'utilisation de la radiothérapie (RT) à faibles doses dans le traitement des pneumonies a été abandonnée, et les mécanismes impliqués sont restés inexplorés. Dans notre étude nous avons validé l’efficacité des faibles doses de RT sur un modèle de pneumonie expérimentale et identifié la gamme de dose de RT nécessaire pour induire une « reprogrammation des macrophages ». Nous avons montré que les faibles doses de RT augmentent le pourcentage des macrophages associés aux nerfs et aux voies respiratoires (NAMs) produisant de l’IL-10 et exerçant une activité anti-inflammatoire chez la souris. Cet effet de l’irradiation se traduit par une amélioration des poumons très visible au scanner.
De manière similaire, nos résultats ont corroboré le fait que les faibles doses de RT induisent une augmentation de la production d’IL-10 par les macrophages pulmonaires humains, in vitro, associée à une suppression de la production de l’IFNy et de l’IL-6. Ces données suggèrent que les faibles doses de RT pourraient être utilisées afin d'atténuer l’inflammation pulmonaire dans des situations telles que le SDRA. Nos travaux contribuent au rationnel d’une approche faisant actuellement l’objet d’un transfert clinique en France et à l’étranger (USA, Espagne, Italie, Brésil).
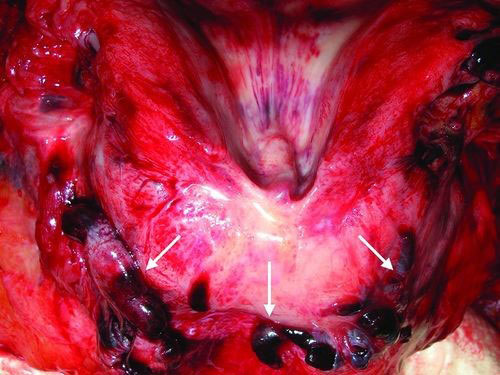
Résultats d'autopsie : thromboembolie veineuse chez les patients atteints Covid-19
Source : Annals of Internal Medicine – 6 mai 2020
Nous avons trouvé une incidence élevée d'événements thromboemboliques chez les patients atteints de Covid-19. Lorsqu'une détérioration hémodynamique se produit chez un patient atteint de Covid-19, une embolie pulmonaire doit toujours être suspectée. Les patients atteints de Covid-19 ont augmenté les niveaux de D-dimère, signe de coagulopathie. Bénéficier d'un traitement anticoagulant semble plausible. Ceci, aussi bien pour les patients hospitalisés que pour les patients externes, comme démontré dans notre cohorte. Dans ce contexte, certaines sociétés professionnelles ont déjà formulé des recommandations pour un traitement antithrombotique pour les patients atteints de Covid-19. Cependant, des preuves solides restent rares et d'autres études prospectives sont nécessaires de toute urgence pour confirmer et valider ces résultats.
Thrombosis of the prostatic vein
Sommes-nous sûrs qu'il s'agit d'une pneumonie ? S'il vous plaît, autopsie !
Source : Journal of Clinical Medicine – 26 avril 2020
L'épidémie actuelle de maladie respiratoire sévère Covid-19, qui a commencé à Wuhan, en Chine, est un défi permanent et une menace majeure pour la santé publique qui nécessite une surveillance, un diagnostic rapide et des efforts de recherche pour comprendre ce pathogène émergent et développer une réponse efficace. Grâce aux efforts de la communauté scientifique, il existe un nombre croissant d’études publiées décrivant la biologie du virus, sa transmission et son diagnostic, ses caractéristiques cliniques, ses découvertes radiologiques et le développement de thérapies et de vaccins candidats. Malgré la baisse du taux d'examens post mortem, l'autopsie reste l'étalon-or pour déterminer pourquoi et comment la mort survient. La définition de la physiopathologie de la mort ne se limite pas aux seules considérations médicolégales. Elle peut également fournir des informations cliniques et épidémiologiques utiles. Des approches sélectives du diagnostic post mortem, comme un échantillonnage post mortem limité sur une autopsie complète, peuvent également être utiles dans la lutte contre les flambées de maladie et fournir des connaissances précieuses pour la gestion des mesures de contrôle appropriées. Dans ce scénario, nous recommandons fortement d'effectuer des autopsies complètes sur les patients décédés d'une infection à Covid-19 suspectée ou confirmée, en particulier en présence de plusieurs comorbidités. Ce n'est qu'en travaillant avec un ensemble complet d'échantillons histologiques obtenus par autopsie que l'on peut déterminer la ou les causes exactes du décès, optimiser la gestion clinique et aider les cliniciens à indiquer un traitement rapide et efficace pour réduire la mortalité. La mort peut non seulement nous renseigner sur la maladie, mais elle peut également contribuer à sa prévention et, surtout, à son traitement.
Organisation
Hong-Kong : la ville du futur
Alexandre Bobard, Gustave Roussy – Source : The Atlantic, 12 mai – Science News, 8 mai
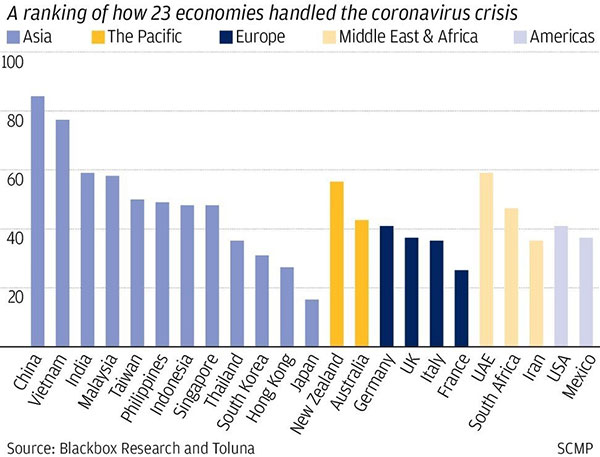
Graph : Week Asia – 6 mai 2020
À contempler ce graphique reflétant la gestion de la crise par différents gouvernements et vue par le prisme de leurs populations respectives, on se dit qu’il y a un problème : que fait Hong-Kong dans les scores les plus bas, en dessous de la France ou même de l’Italie ?? Nous parlons d’une ville de 7 millions d’habitants, hyper dense, sans espaces verts, avec peu d’espaces publics vastes, reliée directement à Wuhan par un TGV en 2h30. Les trains et restaurants y sont constamment bondés, le commerce transfrontalier avec la Chine est le plus important au monde : tous les ingrédients sont réunis pour une flambée des contaminations (comme pour la grippe de HK en 1968 et SARS en 2003). Et pourtant les résultats sont là : quatre morts en plus de quatre mois d’épidémie sans saturation des urgences et pas de nouveaux cas depuis des semaines. Mieux : ils n’ont pas subi un confinement total imposé en dernière minute, ni de fermeture drastique de l’économie, seules les écoles ont été fermées (elles sont en phase d’ouvrir à nouveau, tout comme les musées et les bibliothèques). Comment ont-ils réalisé cet exploit alors même que, contrairement à la Corée du Sud ou Taiwan, la défaillance de leur gouvernance est avérée (retards dans la fermeture des frontières et dans la diffusion des bonnes pratiques de distanciation et d’hygiène, pénurie en équipement médical de protection, mauvaise organisation des tests…) ?
Rien de magique, Hong-Kong est seulement un fabuleux exemple de mobilisation citoyenne. L’épidémie de SARS en 2003 y est pour beaucoup ; ils ont déjà vécu une situation similaire chez eux, ont intégré les masques et ont appris à appliquer la distanciation sociale dans leur quotidien. Les réflexes sont là, mais pour les faire appliquer efficacement à toute la population, il faut une organisation. Le mouvement pro-démocratique des dernières années d’affrontement avec le régime chinois a endossé ce rôle. Ce mouvement a soudé une énorme partie de la population, et à travers les réseaux sociaux, est capable d’apporter des réponses rapides à la pandémie actuelle. Et comme la rapidité est le point clé de la réponse, HK dispose d’un avantage énorme. Lors des dernières élections à l’automne dernier, les militants ont créé tout un système hors des radars du gouvernement afin d’informer les votants en temps réel (quel candidat est pro-gouvernemental, etc.) et suivre les mouvements de la police. Ainsi un site internet de ce type a été immédiatement transformé, dès le premier cas de covid-19, pour être dédié au tracking des cas et répertorier les points de vente de masques de contrefaçon, les temps d’attente dans les hôpitaux, ou même les points de distribution de savon dans les zones les plus insalubres. N’ayant pas confiance en leurs dirigeants (80 % d’opinion défavorable pour Carrie Lam, la dirigeante à HK), ils ont fait le boulot eux-mêmes avec une assiduité et une discipline exceptionnelles. Cantonnés sur Telegram pour rester anonyme face au gouvernement chinois pendant la crise de 2019, ils ont mis en place une organisation pour vérifier les faits et déjouer le trolling et les fake news. Chacun est un fact-checker, vérifiant les infos à partir de sources multiples concordantes avec un esprit critique. Ce réseau est simplement passé de la lutte contre le régime chinois à la lutte contre le virus. À l’avant-garde de la crise en février, ils sont les premiers à dénoncer le laxisme de leurs gouvernants, la lenteur de l’OMS pour conseiller le port du masque et les restrictions de déplacement, ou les tentatives de la Chine de cacher l’épidémie initiale.

Ainsi dès le début de la crise, le principe de port du masque universel est adopté spontanément par toute la population. Le gouvernement interdit les masques pour les civils pour cause de pénurie ? Des « armées de volontaires » s’en procurent, en fabriquent et les distribuent, en particulier aux personnes âgées et dans les quartiers les plus pauvres. Quand le gouvernement traine pour fermer la frontière avec la Chine et équiper les professionnels de santé, c’est 7 000 médicaux qui commencent une grève (du jamais vu là-bas), et des affrontements entre la police et la population qui en résultent.
HK dispose aussi d’une grande expertise en recherche sur les maladies infectieuses ; ils ont été les premiers à suspecter une forte transmission Homme-Homme du virus et ont adapté leur politique de santé publique en fonction : Mask4All malgré les recommandations des autorités. Ils ont aussi été les premiers à installer un laboratoire de screening dans leur aéroport avec mise en place de 14 jours d’isolation pour tout voyageur étranger. En clinique, ils sont également très performants ; un des rares essais cliniques positifs y a été montré (combinaison lopinavir-ritonavir-IFNbeta, 7 jours guérison au lieu de 12 en moyenne, et non sur des cas très sévères car ils en ont trop peu…). L’organisation des soins est au diapason : chaque personne testée positive doit passer minimum 2 jours à l’hôpital et ne sort que quand sa virémie est indétectable. Les autorités ont finalement mis en place toutes ces mesures, mais avec des semaines de retard par rapport aux initiatives locales. La population est aux aguets : une résurgence de l’épidémie chez le voisin de Singapour ? La vigilance monte d’un cran et ils décident d’aller nettoyer et désinfecter aux UV les zones les plus à risque (gratuitement pour les plus pauvres). Ils ont toujours une longueur d’avance et évitent pour l’instant l’écueil du 2e pic souvent observé. HK donne une leçon au monde entier par leur sens du collectif dans un environnement hostile. Preuve de concept que, même avec des gouvernants peu aidants, les gens ne sont pas sans ressources et la situation peut être contrôlée. Une petite note d’espoir…
Prévention
La durée de vie dans l'air des petites gouttelettes de parole et leur importance potentielle dans la transmission du SARS-CoV-2
Source : PNAS – 13 mai 2020 – Abstract
Les gouttelettes de parole générées par des porteurs asymptomatiques du coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2) sont de plus en plus considérées comme un mode probable de transmission de la maladie. Des observations de diffusion de la lumière laser très sensibles ont révélé que la parole forte peut émettre des milliers de gouttelettes de fluide oral par seconde. Dans un environnement aérien fermé et stagnant, ils disparaissent de la fenêtre de vue avec des constantes de temps de l'ordre de 8 à 14 min, ce qui correspond à des noyaux de gouttelettes d'environ. 4 μm de diamètre, ou 12 à 21 μm de gouttelettes avant déshydratation. Ces observations confirment qu'il existe une probabilité substantielle que la parole normale provoque une transmission de virus aéroportés dans des environnements confinés.
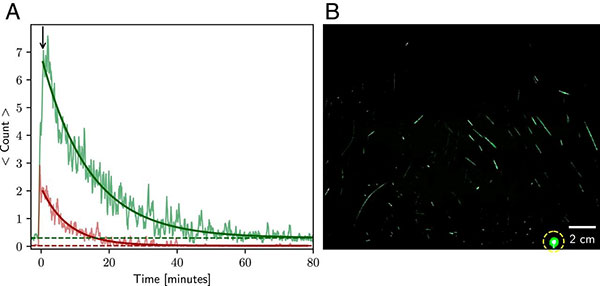
Taux d'attaque élevé du SARS-CoV-2 dans une chorale – Washington
Source : CDC – 12 mai 2020
Le 17 mars 2020, un membre d'une chorale du comté de Skagit, Washington, a informé la santé publique du comté (SCPH) que plusieurs membres de la chorale de 122 membres étaient tombés malades. Trois personnes, deux du comté et une d'une autre région, ont eu des résultats de test positifs pour le SARS-CoV-2, 25 autres personnes présentaient des symptômes compatibles. La SCPH a obtenu la liste des membres de la chorale et a commencé une enquête le 18 mars. Parmi les 61 personnes qui ont assisté à une séance de chorale le 10 mars où une personne était connue pour être symptomatique, 53 cas ont été identifiés, dont 33 confirmés et 20 probables (taux d'attaque secondaire 53,3 % parmi les cas confirmés et 86,7 % parmi tous les cas). Trois des 53 personnes tombées malades ont été hospitalisées (5,7 %) et deux sont décédées (3,7 %). La pratique du chant de 2,5 heures a fourni plusieurs opportunités de transmission de gouttelettes, y compris des membres assis près les uns des autres, partageant des collations et empilant des chaises à la fin de la pratique.
L'acte de chanter lui-même aurait pu contribuer à la transmission par l'émission d'aérosols, qui est affectée par l'intensité de la vocalisation. Certaines personnes, connues sous le nom de super-émetteurs, qui libèrent plus de particules d'aérosol pendant la parole que leurs pairs, pourraient avoir contribué à cela et ont déjà signalé des événements de sur-diffusion. Ces données démontrent la haute transmissibilité du SARS-CoV-2 et la possibilité que les super-émetteurs contribuent à une large transmission dans certaines activités et circonstances. Il est recommandé que les personnes évitent le contact face à face avec les autres, ne se rassemblent pas en groupe, évitent les endroits surpeuplés, maintiennent une distance physique d'au moins 6 pieds pour réduire la transmission, et portent des masques en tissu dans les lieux publics où d'autres mesures de distanciation physique sont difficile à entretenir.

Face à la Covid-19, vaccinons contre la grippe !
Source : Académie nationale de Médecine - 13 mai 2020
La pandémie de Covid-19 a partiellement occulté l’épidémie de grippe saisonnière 2019-20 qui était plus modérée que la grippe de l’hiver précédent. Le taux de consultation pour syndrome grippal est passé de 600 pour 100 000 habitants en 2018-19 à 300 pour 100 000 l’année suivante et l’excès de mortalité attribuable à la grippe semble avoir été beaucoup plus faible bien que les résultats définitifs ne soient pas encore consolidés.
L’évolution actuelle du SARS-CoV-2 en France et dans les pays européens ne permet à ce jour aucune prévision sur la durée de l’épidémie de Covid-19 et laisse présager que le virus continuera de circuler pendant l’automne et l’hiver 2020-2021.
Pourtant, la gravité avérée de la Covid-19 ne doit pas faire sous-estimer la gravité potentielle de l’épidémie de grippe à venir. L’absence de vaccin contre le SARS-CoV-2 ne doit pas faire oublier qu’il existe un vaccin contre la grippe, certes inefficace contre la Covid-19, mais essentiel pour protéger la population contre une épidémie de grippe saisonnière sévère. Comme chaque année, la composition du vaccin pour la saison 2020-21 a été arrêtée par l’OMS afin que les doses soient produites à temps par l’industrie pharmaceutique.
Les incertitudes sur la survenue d’une deuxième vague de l’épidémie de Covid-19 et sur l’ampleur de la prochaine grippe saisonnière doivent faire envisager le scénario catastrophique dans lequel la conjonction des deux épidémies entraînerait un engorgement des services de réanimation et un nouveau pic de surmortalité, en particulier dans les Ehpad.
Cette éventualité impose de compléter la couverture vaccinale contre la grippe, qui demeure insuffisante dans la population définie au calendrier des vaccinations 2020, mais aussi d’élargir cette protection à toute personne présentant des facteurs de risque d’évolution sévère en cas d’infection par un virus grippal ou par le SARS-CoV-2.
Il est donc urgent de mettre en œuvre un renforcement du calendrier vaccinal lors du prochain lancement de la campagne de vaccination contre la grippe saisonnière, et dès maintenant pour les départements et les territoires d’Outre-mer de l’hémisphère Sud.
Plus particulièrement, l’Académie nationale de Médecine recommande :
1. d’initier une campagne d’information de grande ampleur « grippe et Covid-19 » pour sensibiliser la population aux risques d’une co-épidémie ;
2. d’associer la vaccination antigrippale et la vaccination anti-pneumococcique chez les personnes âgées de plus de 65 ans, en raison de la gravité des infections invasives à pneumocoque sur ce terrain ;
3. de rendre obligatoire la vaccination antigrippale pour tous les soignants et les personnels sociaux en contact avec les personnes vulnérables, en particulier dans les Ehpad, les institutions, les hôpitaux et les crèches ;
4. d’inscrire l’obligation pour les médecins de proposer la vaccination antigrippale à toutes les personnes consultantes.
Liens utiles
- Phases précoces en cancérologie – Rencontre : 26 novembre 2020
Source ; Sous l’égide de la SCOPP – Ditep, Gustave - « Patient zéro » ou « Patient n° 1 » ?
Source : Cyrille Javary - 11 mai 2020 - Prolonged Isolation May Be Detrimental for Elderly Cancer Patients During the Pandemic
Source : ESMO -15 mai 2020 – Dr Capucine Baldini, Gustave Roussy - Le coronavirus sort-il d’un laboratoire ? Ép. 1 : la thèse du virus artificiel
Source : Le Monde – Asia Balluffier – 17 mai 2020 (vidéo 11 mn) - « Patient zéro » ou « Patient n° 1 » ?
Source : Cyrille Javary - 11 mai 2020 - Pathological inflammation in patients with COVID-19: a key role for monocytes and macrophages
Source : Nature – 6 mai 2020 - Estimating the extent of true asymptomatic Covid-19 and its potential for community transmission: systematic review and meta-analysis
Source : BMJ – 15 mai 2020 - Covid-19 in Children With Cancer in New York City
Source : JAMA Oncologie – 13 mai 2020 - Impact of PD-1 blockade on severity of Covid-19 in patients with lung cancers
Source : Cancer Discovery – 12 mai 2020 - Single-cell landscape of bronchoalveolar immune cells in patients with Covid-19
Source : Nature Medicine – 12 mai 2020 - Clinical and Epidemiological Characteristics of 1,420 European Patients with mild‐to‐moderate Covid-19
Source : Journal of Internal Medicine – 30 avril 2020 - Coronavirus research updates: New York City’s infection hotspots have high numbers of commuters
Source : Nature – 13 mai 2020 - Coronavirus drugs trials need scale and collaboration
Source : Nature– 14 mai 2020 - Real-time tracking of self-reported symptoms to predict potential Covid-19
Source : Nature – 11 mai 2020 - Covid-19 and Postinfection Immunity Limited Evidence, Many Remaining Questions
Source : JAMA – 11 mai 2020 - Acute Kidney injury in patients hospitalized with Covid-19
Source : Kidney International – 6 mai 2020 - Novel bat coronavirus closely related to SARS-CoV-2 contains natural insertions at the S1/S2 cleavage site of the spike protein
Source : Current Biology – 6 mai 2020 - Humoral immune response and prolonged PCR positivity in a cohort of 1343 SARS-CoV 2 patients in the New York City region
Source : medRxiv – 5 mai 2020 - Early estimates of the indirect effects of the Covid-19 pandemic on maternal and child mortality in low-income and middle-income countries: a modelling study
Source : The Lancet Global Health - 12 mai 2020 - 11 photographies du confinement analysées par deux sociologues de l'image
Source : France Culture – 11 mai 2020
Cette newsletter est éditée par Gustave Roussy, sous la direction éditoriale du Pr Fabrice Barlesi et avec la coordination du Dr Antoine Crouan.
