Covid-19 News | 22 avril 2020
Synthèse d'actualités scientifiques liées au Covid-19, réalisée par des experts de Gustave Roussy.

Biologie
Cellule respiratoire infectée par le SARS-CoV-2
Source : Inserm – 20 avril 2020
On en parle plus qu'on ne le voit. Ci-dessous, une cellule respiratoire infectée par le SARS-CoV-2. En rouge et jaune, des vésicules caractéristiques du cycle de vie d'un virus contiennent le matériel viral nécessaire à sa réplication et à l'infection d'une nouvelle cellule.
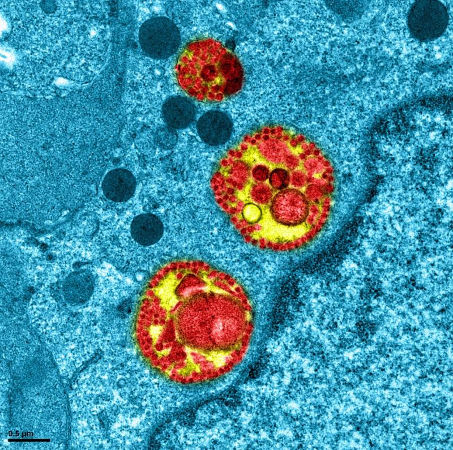
Crédits Manuel Rosa-Calatrava @Inserm ; Olivier Terrier @CNRS Andrés Pizzorno, Signia Therapeutics ; Elisabeth Errazuriz-Cerda @UnivLyon1 CIQLE. VirPath (Centre International de Recherche en Infectiologie U1111 INSERM - UMR 5308 CNRS-ENS Lyon-UCBL1). Colorisé par Noa Rosa C.
La course au vaccin en temps réel
Alexandre Bobard, Gustave Roussy - Sources : Economist – Science
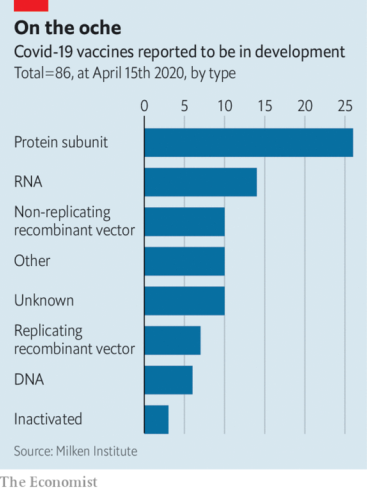
Les grandes industries pharmaceutiques sont sur les rangs dans la course au vaccin ainsi que de nombreux centres académiques et biotechs. Mais seules les grandes entreprises peuvent prétendre produire un vaccin à l’échelle mondiale. Johnson & Johnson, Pfizer et GSK + Sanofi sont les industriels les plus avancés. La course est lancée à un rythme effréné, les calendriers proposés projettent une mise à disposition au plus tôt dans 12 mois. Illusoire ? Pas si sûr, si on regarde Ebola, notre dernier exemple en date. Le vaccin rvsv-zebov a établi un record avec dix mois entre la phase I et III en 2015, mais il avait montré préalablement son efficacité chez l’animal. 78 vaccins sont à l’étape clinique actuellement, avec différentes approches (les acteurs les plus avancés sont cités pour chaque catégorie) :
- Vaccin à base de virus vivant atténué, comme pour la variole, la rougeole, la varicelle. Les plus efficaces. Protection rapide, complète et de longue durée. Complexe à produire car il doit induire une réponse immunitaire sans provoquer de symptômes. Peut être produit par passages successifs dans des cellules en culture : des mutations successives peuvent le rendre moins virulent mais toujours reconnaissable par l’immunité. Codagenix produit un SARS-CoV-2 avec génome dé-optimisé
- Vaccin à base de virus inactivé comme pour l’hépatite A, la polio ou la grippe Influenza. Le virus pathogène est détruit (mais pas trop) à haute température ou par des dénaturants mais provoque encore une réponse immunitaire. Difficile à standardiser rapidement pour production à grande échelle. Moins puissant que virus vivant. Donc, il faut des injections additionnelles pour « booster » le système immunitaire. Sinovac Biotech (sont déjà allés jusqu’en phase I en 2003 contre le SRAS avec cette approche)
- Vaccin à base de protéines comme hépatite B, HPV et méningocoque. Difficile parfois de trouver la bonne cible au départ, la protéine doit être très immunogène). Mais une fois réalisée, la protéine peut être produite en grande quantité. Ce vaccin nécessite tout de même un équipement de pointe pour être purifié sans contaminants. Pour Covid-19 il s’agit surtout de la protéine Spike, à injecter nécessairement avec des adjuvants. Sanofi (Spike) + GSK (adjuvant), Clover Biopharmaceuticals, Novavax, the University of Queensland et l’US Army
- Vaccin à base de virus recombinant comme pour Ebola. Un gène d’intérêt est inséré dans un virus inoffensif (non réplicatif) : le but est de forcer l’expression de la protéine à l’intérieur même de l’organisme pour provoquer une réponse immunitaire. Shenzhen Geno-Immune Medical Institute (lentivirus), CanSino (adenovirus), German Centre for Infection Research, Institut Pasteur, J&J + BioNTech, Oxford University ont des projets (la plupart sur la protéine Spike).
- Vaccin à base d’ADN. Délivré sous forme de plasmide (ADN circulaire nu), pour forcer l’expression d’une protéine. Inovio Biopharmaceuticals + Beijing Advaccine Biotechnology
- Vaccin à base d’ARN : très immunogénique mais surtout, côté immunité innée, une immunité adaptative à améliorer. Comme pour les vaccins à ADN, il n’y a pas encore de produits sur le marché mais la production est beaucoup plus facilement et rapidement transposable à grande échelle, car indépendant de virus ou de cellules. Il pourrait représenter un avantage décisif. Moderna + NIAID en phase I actuellement.
Le temps de développement des vaccins étant classiquement de dix ans, il sera nécessaire de prendre des raccourcis. Par exemple, le vaccin de Moderna n’a pas prouvé son efficacité sur l’animal, car l’obtention d’animaux génétiquement modifiés (avec le récepteur ACE-2 humain - crucial pour l’entrée de SARS-CoV-2) et les expériences de vaccination prendraient des mois. Les nombreuses études actuelles sur l’immunité sont cruciales. Il ne faut pas se tromper sur le design des essais (clinical end-points et surrogates) pour mesurer l’efficacité des futurs candidats vaccins en clinique, sinon un temps précieux aura été perdu. Il sera impossible de suivre un protocole classique avec essais cliniques de phase I II III. On n’obtiendra pas un vaccin à immunité longue durée, mais une immunité « courte » pourrait avoir un bénéfice important si un des 78 candidats vaccins perce avant une hypothétique seconde vague. Un seul sera suffisant à la fin.
Challenges à relever :
- La toxicité : ce ne sont pas des pilules, on injecte des pathogènes modifiés (ou des fragments de pathogène) à des individus sains dont les réponses immunitaires peuvent varier grandement. Par exemple, le vaccin contre la grippe saisonnière tue une personne sur dix millions mais le bénéfice surpasse largement le risque.
- La logistique : production et stockage à froid, reproductible et en grande quantité. De plus, les modes de production sont différents selon le vaccin qui sera sélectionné: la fondation Bill-Gates vient de décider de financer sept usines couvrant ces différentes approches.
- Trouver le bon adjuvant, le bon dosage et le bon nombre d’injections.
- Éviter l’« hyperprogression » vue récemment avec les virus de la dengue et SRAS : certains anticorps favorisent parfois l’entrée du virus. Très controversé.
- Des barrières éthiques pourraient sauter afin d’avoir un vaccin à temps. Classiquement, dans les essais, on attend que les patients vaccinés soient atteints de façon naturelle ou non. Faudra-t-il cette fois injecter le virus à des volontaires sains pour vérifier la protection avant qu’une vague ne revienne ? Tout dépend des enjeux : un précédent existe pour Zika en 2017 (à cause des avortements liés au virus).
- Impact sur la production d’autres vaccins importants : attention à ne pas créer d’autres épidémies.
- Le G20 doit se décider sur un financement global de production de vaccins et se coordonner avec l’OMS pour assurer une distribution équitable de l’innovation et éviter qu’un pays ne s’accapare l’invention.
Pourquoi être optimiste ?
- Trois phases I ont déjà commencé.
- Une phase II va débuter à Wuhan (500 volontaires sains en recrutement par CanSino + China’s Academy of Military Medical Sciences, avec la même approche que le dernier succès sur Ebola utilisant un virus recombinant).
- Les vétérinaires connaissent bien les vaccins contre les coronavirus chez les animaux d’élevage, c’est bien rôdé.
- SARS-CoV-2 n’est pas très pathogénique, il ne provoque, dans la majorité des cas, pas ou peu de symptômes : rien qu’un petit « boost » immunitaire vaccinal pourrait faire la différence et améliorer l’immunité contre le virus (défense plus rapide lors de l’infection).
- Pour l’instant, tous les acteurs académiques, industriels et associatifs font le maximum et travaillent ensemble de manière inédite. Les politiques doivent s’en inspirer : seul un plan mondial viendra à bout de la pandémie ; il ne faudra pas de décisions centrées sur les intérêts nationaux.
Clinique
Variété et timing des signes neurologiques sous Covid-19 : 1er retour d’expérience de Wuhan - Chine
Dr Frédéric Dhermain, Gustave Roussy – Source : JAMA Neurology - 10 avril 2020
Les auteurs décrivent, pour la 1re fois à cette échelle, les signes neurologiques survenus parmi 214 patients confirmés Covid-19 hospitalisés au sein des hôpitaux dédiés de Wuhan, dans une période allant de mi-janvier à mi-février 2020. Ils rappellent que le premier virus, SARS-CoV-1 (2003) était responsable de complications neurologiques, plutôt rares et tardives dans l’histoire de la maladie, à type de neuropathies périphériques et de myopathies, expliquées au niveau tissulaire par des vascularites. A noter déjà, un cas de neuropathie olfactive rapporté en 2006.
Globalement, 36 % de patients rapportent des signes neurologiques dans cette étude rétrospective, chiffre probablement sous-estimé par les signes respiratoires aigus occupant le premier plan, d’autant plus fréquents (45 %) que les patients sont avancés dans leur maladie. Trois types d’atteintes neurologiques possibles, à des moments différents de la maladie ; les atteintes centrales : confusion, ataxie, vertiges, crise d’épilepsie et accidents vasculaires cérébraux (AVC) ; les atteintes périphériques : du goût et de l’odorat surtout, mais aussi de la vision et des douleurs neuropathiques ; les atteintes musculo-squelettiques associant douleurs et créatine kinase sérique élevée. Les auteurs soulignent le caractère précoce des signes les moins menaçants (agueusie, anosmie), alors que les tableaux les plus graves (AVC, confusion et épilepsie) surviennent plus tardivement et chez les patients plus atteints, avec impossibilité ici de conclure s’il s’agit de signes spécifiques ou le reflet d’une réponse inflammatoire associée à une hospitalisation prolongée en réanimation. A noter : les tableaux neurologiques sévères associés à une lymphopénie.
L’éditorial souligne qu’il s’agit d’un retour très précoce et limité en nombre, au regard de la pandémie mondiale : il faudra suivre attentivement le devenir des patients recensés et surtout dépister et élargir le spectre des signes cliniques neurologiques : « les neurologues sont en 1re ligne » conclut l’éditorialiste… lui-même neurologue.
Accidents thrombo-emboliques chez les patients infectés par le SARS COV2
Dr Amandine MAULARD, Gustave ROUSSY
Le SARS COV 2 possède un tropisme vasculaire. La dysfonction des cellules endothéliales induite, prédominant au niveau pulmonaire, entraîne un état pro-thrombotique. Les publications internationales récentes ont mis en évidence une activation excessive de la voie de la coagulation : élévation des D-dimères, augmentation du taux de produit de dégradation de la fibrine et du fibrinogène. Il semblerait que la coagulopathie induite soit associée à un moins bon pronostic. Des occlusions et des micro-thromboses de vaisseaux de petit calibre ont pu être observées sur des biopsies de poumon ; et ces phénomènes se retrouvent également au niveau du cerveau, du foie, des reins, des intestins et de la peau. Ils sont expliqués par l’inflammation, l’hypoxémie, l’immobilisation et parfois accompagnés d’une coagulation intravasculaire diffuse (DIC). En USI, selon les données publiées, l’incidence de maladie veineuse thrombo-embolique serait de l’ordre de 25 à 30%. Les patients hospitalisés ont de multiples facteurs de risque de thrombose: l’infection, mais aussi l’immobilisation, les troubles respiratoires et les cathéters centraux. Une anticoagulation à dose préventive adaptée est mise en place pour prévenir ces complications, voir à dose curative chez les patients à risque élevé et dans les formes graves (patient en réanimation, D dimères et fibrinogène élevés).
Source : TANG N. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia .J Thromb Haemost, 2020
CUI S. Prevalence of venous thromboembolism in patients with severe novel coronavirus pneumonia. China. Accepté non publié 10.1111/JTH.14830
Épidémiologie
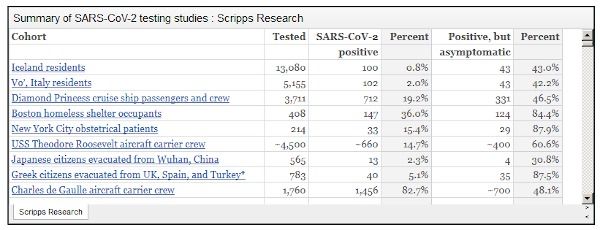
Maîtriser l'infection asymptomatique au SARS-CoV-2
Source : Scripps Research – 20 avril 2020
Depuis que la transmission interhumaine du virus du SARS-CoV-2 a été confirmée pour la première fois en janvier 2020, l'identification et le dépistage précoces des personnes présentant des symptômes de Covid-19 ont été au centre des mesures de santé publique dans pratiquement tous les endroits touchés par la pandémie. Mais au cours des deux derniers mois, il est devenu de plus en plus clair qu'une proportion importante d'individus infectés par le SARS-CoV-2 ne présentent en fait aucun symptôme de Covid-19. Ces nouvelles connaissances ont des implications importantes pour le ciblage et l'ampleur de nos efforts de test. […]
5,7 % de la population aura été infectée le 11 mai 2020
Source : Institut Pasteur – 20 avril 2020 – Résumé
Estimation de la charge du SARS-CoV-2 en France. La France a été fortement touchée par l'épidémie de SARS-CoV-2 et est entrée en confinement le 17 mars 2020.
A l'aide de modèles appliqués aux données hospitalières et de décès, nous estimons l'impact du confinement et de l'immunité actuelle de la population.
Nous constatons que 2,6 % des personnes infectées sont hospitalisées et 0,53 % meurent, allant de 0,001 % chez les moins de 20 ans à 8,3 % chez les plus de 80 ans. À tous les âges, les hommes sont plus susceptibles d'être hospitalisés, d'entrer en soins intensifs et de mourir que les femmes.
Le confinement a réduit le nombre reproducteur de 3,3 à 0,5 (réduction de 84 %). D'ici le 11 mai, alors que les interdictions devraient être assouplies, nous prévoyons que 3,7 millions (fourchette : 2,3 - 6,7), soit 5,7 % de la population, aura été infectée. L'immunité de la population semble insuffisante pour éviter une deuxième vague si toutes les mesures de contrôle sont libérées à la fin du confinement.
Après le confinement
Une étude, « cohorte de Munich », pour étudier la propagation de la pandémie de corona et l’efficacité des mesures pour y lutter.
Semih Dogan, Gustave Roussy – Source : Institut tropical de Munich, The New York Times
L’Allemagne a été la première grande démocratie du monde occidental à réussir à contrôler la propagation du coronavirus. Elle est à présent la première à préparer méthodiquement le redémarrage de son économie.
3 000 foyers de la région de Munich, sélectionnés au hasard, sont invités depuis le 5 avril à participer à une étude dite de cohorte pour évaluer la propagation du coronavirus dans la population et mesurer ainsi les mesures de distanciation sociale et interdiction de voyager. Tous les membres du foyer âgés de plus de 14 ans vont être interrogés en personne et une prise de sang va être réalisée afin de vérifier la présence d’anticorps contre Sars-CoV-2. Si les participants présentent des symptômes, un prélèvement dans la gorge peut être réalisé. S’ils le souhaitent, une application est mise à disposition pour que les participants puissent renseigner leurs déplacements et même tenir un journal des personnes avec qui elles sont rentrées en contact. Le suivi devrait durer 12 mois à raison d’une douzaine de visites. Si des symptômes apparaissent entre 2 visites, les participants ont la possibilité de faire un test dans l’institut. Le gouvernement espère que les résultats de cette étude vont permettre de passer à l’étape suivante en toute confiance, d’autant que d’autres études de ce type sont ou vont être lancées dans le pays.
Une meilleure appréciation de la dynamique de la pandémie et prendre de meilleures décisions basées sur des faits.
Selon les scientifiques, cette étude va permettre d’estimer le nombre d'infections non détectées et avoir une idée de l'ampleur réelle de la maladie est essentiel pour affiner le relâchement progressif des mesures restrictives et minimiser aussi bien la perte de revenu que l'isolement social.
Des résultats préliminaires sont déjà connus. À Gangelt, une petite ville d'environ 12 000 habitants dans le nord-ouest de l'Allemagne et un des hotspots de l’épidémie, les tests d'un premier groupe de 500 habitants ont révélé que 14% avaient développé des anticorps contre le virus. 2% étaient coronavirus positifs, ce qui laisse espérer qu'environ 15% de la population locale pourrait déjà avoir un certain degré d'immunité. Le taux de mortalité dans la ville est de 0,37%, bien inférieur au taux national de 3% qui est calculé uniquement sur la base des infections détectées.
L’étude de Munich devrait fournir des résultats beaucoup plus nuancés car les participants sont suivis sur une année. En plus des prises de sang, les participants devront répondre à des questions sur des sujets très variés comme la santé mentale ou la perte de revenu.
Un premier bilan de l’étude de Munich pourrait être rendu public en juin.
De multiples paramètres indicateurs de réussite
Source : Sciences et Avenir – 20 avril 2020
« […] Les gouvernements devront réaliser qu'il y a essentiellement trois leviers de contrôle sur le tableau de bord », explique à Science Gabriel Leung, modélisateur à l'université de Hong-Kong. « L’isolement des patients avec traçage de leurs contacts, les restrictions aux frontières et la distanciation sociale." S'il n'y a que trois boutons de contrôle sur la transmission, les jauges à surveiller pour les actionner sont plus nombreuses.
1er paramètre à observer : le taux de reproduction du virus aussi appelé R ou R0. Grâce au confinement, en France ce R0 est tombé à 0,68.
Lits d’hospitalisation. La seconde jauge est plus palpable, c'est la capacité des services de soins. Les restrictions ne devraient être levées qu'une fois que la capacité hospitalière aura été rétablie après le pic…
Tester et isoler. « La disponibilité de tests à grande échelle pouvant fournir des résultats rapides et fiables est essentielle pour lutter contre la pandémie et constitue également une condition préalable à la levée des mesures de distanciation sociale à l'avenir. »
Prévenir. Avoir les moyens de protéger la population est un critère essentiel pour éviter une reprise de l'épidémie. L'usage généralisé de masques, dont la France commence à recevoir des stocks, est recommandé par la Commission européenne. C'est dans ce cadre que des applications mobiles avertissant les citoyens d'un risque accru dû à un contact avec une personne testée positive au Covid-19 « sont particulièrement pertinentes. » […]
Liens utiles
- Webinaire : Comment préparer son service de radiothérapie à la pandémie
Source : AEIA - Vendredi 24 avril, 15h – Participation Dr Pierre Blanchard, Gustave Roussy - Intérêt du scanner dans le diagnostic du Covid-19
Source : allodocteurs.fr – Explications du Dr Corinne Balleyguier, Gustave Roussy - Cancer & Covid-19 : les informations d'Unicancer
Source : UNICANCER – MAJ quotidienne - Impact de la pandémie Covid-19 sur la recherche clinique.
Source : Le Cancer.fr – 22 avril 2020 - Faible incidence de tabagisme actif quotidien chez les patients atteints de Covid-19 symptomatique
Source : Qeios – Preprint – 20 avril 2020 - Covid-19 : contamination en chaîne dans un restaurant chinois climatisé
Source : Le Monde – 20 avril 2020 - Singapore Seemed to Have Coronavirus Under Control, Until Cases Doubled
Source : NYT – 20 avril 2020 - Covid-19: impact on cancer workforce and delivery of care
Source : The Lancet – 20 avril 2020 - Timeline sur toutes catégories liées à la crise Covid-19
Source : gulliven.org –MAJ permanente - Coronavirus: les derniers chiffres de la propagation de la pandémie
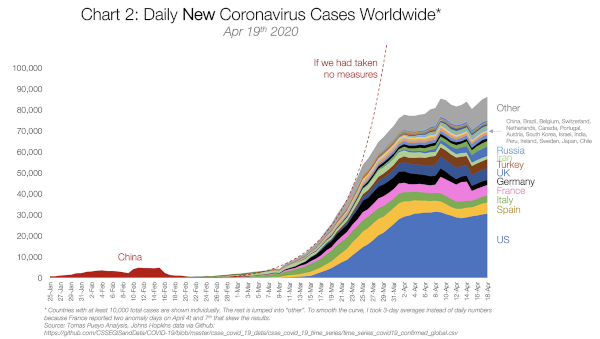
Source : Financial Times + Pierre Paperon - 22 avril 2020 - Daily new coronavirus cases worldwide
Source : medium.com – MAJ quotidienne
Cette newsletter est éditée par Gustave Roussy, sous la direction éditoriale du Pr Fabrice Barlesi et avec la coordination du Dr Antoine Crouan.
