Immunotherapies et irradiation concomitante sur des sites tumoraux varies dans les cancers du poumon avances non a petites cellules
L’immunothérapie fait partie du traitement standard du cancer du poumon dit non à petites cellules à un stade avancé (CPNPC).
Le système immunitaire (défenses naturelles) possède des armes – des globules blancs, aussi appelés lymphocytes T – dont l’un des rôles est d’éliminer les cellules tumorales susceptibles d'apparaître dans l'organisme. Cependant ce mécanisme de réponse immunitaire est contré par les cellules cancéreuses qui envoient des signaux qui désactivent les lymphocytes T. Ces derniers ne sont alors plus en mesure de les identifier ni de les détruire. Les molécules à usage thérapeutique (nivolumab - OPDIVO® ou pembrolizumab - KEYTRUDA® ou atezolizumab -TECENTRIQ®) qui sont proposées en immunothérapie sont des anticorps monoclonaux* qui visent à stimuler le système immunitaire et à détruire les cellules tumorales.
Bien que ces molécules aient démontré leur efficacité de façon générale sur une grande proportion de atteints de CPNPC et aient obtenu une autorisation de mise sur le marché par les autorités françaises de santé publique, tous les patients ne répondent cependant pas de la même manière. De nombreuses études sont actuellement en cours afin d’en comprendre les mécanismes biologiques à l’origine de ces différences entre patients. En particulier, un certain nombre de données médicales suggèrent que l’immunothérapie pourrait être plus active si elle était utilisée en combinaison avec de la radiothérapie.
Le but de cette étude est donc d’évaluer la tolérance et l’efficacité d’un traitement combinant une immunothérapie (nivolumab - OPDIVO® ou pembrolizumab - KEYTRUDA® ou atezolizumab -TECENTRIQ®) avec de la radiothérapie dans le cancer du poumon non à petite cellules avancé.
Il s'agit d'un essai dit de phase III (permettant d’évaluer l’efficacité) ouvert (le patient et l’équipe médicale connaissent le traitement reçu), randomisé* (un tirage au sort sera effectué pour déterminer le traitement délivré), évaluant l’efficacité de la combinaison immunothérapie et radiothérapie.
Cet essai est national, et sera conduit dans une trentaine de centres avec pour objectif d’inclure 510 patients atteints de CPNPC.
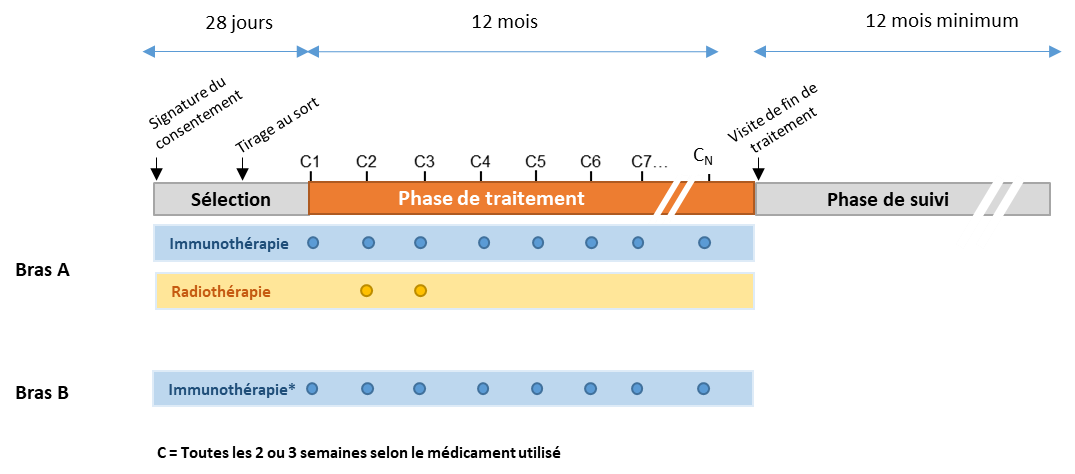
Phase de sélection :
Dans le mois précédant le début de traitement, un bilan initial sera réalisé permettant de confirmer la participation à l’étude. Il comprendra:
La revue des antécédents médicaux, de vos symptômes et de vos traitements actuels.
Un examen physique conforme à la pratique usuelle.
Une prise de sang pour une analyse hématologique et biochimique et la réalisation du dépistage de l’hépatite B et C et du VIH. Ces analyses (sérologies) doivent être effectuées avant le début de l’étude. Il est possible que deux prises de sang soient nécessaires. Les résultats du test de dépistage pourront vous être remis par le médecin chois par le patient.
Un examen radiologique (scanner, IRM - imagerie par résonnance magnétique-, ou un autre examen plus approprié à l’évaluation du cancer) afin d’évaluer la maladie.
Pour les femmes en âge d’avoir des enfants : Un test de grossesse dans les 72 heures qui précèdent la première administration des traitements de l’étude. Le test devra être négatif pour que pouvoir participer à cette étude
Si le patient ne présente pas certains critères requis, il ne pourra pas participer à l’étude. Dans ce cas le médecin discutera avec vous des alternatives thérapeutiques possibles.
Une fois que tous les critères nécessaires à l’essai sont validés, un tirage au sort sera effectué afin de déterminer le traitement attribué.
Lors du tirage au sort, il y a 1 chance sur 2 de recevoir le traitement de référence (traitement B, immunothérapie seule) et 1 chance sur 2 de recevoir le traitement expérimental (traitement A, immunothérapie + radiothérapie).
Ni le patient ni le médecin investigateur* ne peuvent influencer le choix du traitement.
Phase de traitement :
Le patient devra se rendre à l’hôpital une fois toutes les deux/ trois semaines selon le type d’immunothérapie pour recevoir le traitement. Les traitements d’immunothérapie seront administrés en perfusion intraveineuse.
Deux semaines environ après la première perfusion d’immunothérapie, la radiothérapie sera délivrée si le patient entre dans le cadre du traitement expérimental (immunothérapie + radiothérapie). En vue du traitement par radiothérapie, un scanner de préparation sera alors effectué. Le seul but de ce scanner est de préparer la radiothérapie. Il ne permettra aucun résultat ni diagnostic
Quel que soit le bras de traitement, les examens suivants seront effectués à chaque visite:
Un examen clinique pour l’évaluation de l’état général ;
Une prise de sang pour une analyse hématologique et biochimique ;
Le recueil des effets secondaires et autres symptômes. Si ces symptômes surviennent, ils seront pris en charge, puis suivis jusqu’à leur guérison, ou stabilisation ;
Le recueil des autres médicaments pris depuis la dernière visite (notamment antibiotiques).
Un examen radiologique sera effectué tous les 3 mois afin d’évaluer l’évolution de la maladie.
Au cours de cette période, le traitement pourra être arrêté en fonction de l’évolution de la maladie ou s’il est mal toléré. Le traitement peut être arrêté par le patient de l’étude à tout moment pour toute raison.
Visite de fin de traitement :
Une visite sera réalisée à l’hôpital avec le médecin investigateur dans le mois suivant l’arrêt du traitement au cours de laquelle seront effectués les mêmes examens que ceux prévus durant la phase de traitement.
Phase de suivi (après l’arrêt de l’immunothérapie)
Le médecin investigateur continuera le suivi lors des consultations de routine tous les 3 mois jusqu’à la fin de l’étude. Lors de ces visites, les informations suivantes seront collectées :
Le suivi des symptômes survenus pendant la période de traitement ;
Le suivi des nouvelles thérapies pour traiter le cancer (recueil du type de thérapie (chimiothérapie, radiothérapie, thérapie ciblée, etc), de la dose reçue et de la durée) ;
Si la maladie ne s’est pas aggravée pendant le traitement, un examen radiologique sera effectué tous les 3 mois afin de surveiller son évolution.
