
L'ACTUALITÉ EN CANCÉROLOGIE VUE PAR GUSTAVE ROUSSY
Newsletter #1 - octobre 2020
Sénologie
L’inobservance à l’hormonothérapie associée à un sur-risque de rechute
Anna Ilenko, Benjamin Verret.
Canto, immense source de données sur les effets secondaires et la qualité de vie de femmes atteintes de cancer du sein localisé, livre de nouveaux résultats. Ils mettent cette fois en évidence les conséquences péjoratives de la non adhérence à l’hormonothérapie et invitent à revoir le suivi des patientes concernées.
Canto (pour Cancer Toxicities) est une grande étude de cohorte nationale multicentrique dédiée à l’évaluation long terme des toxicités des traitements du cancer du sein, coordonnée par Unicancer et élaborée par le Pr Fabrice André, directeur de la recherche de Gustave Roussy. Depuis 2012, plus de 12 000 femmes traitées pour un cancer du sein localisé ont ainsi été incluses, avec un recueil prospectif de très nombreuses données et des prélèvements sanguins.
Le Dr Barbara Pistilli, oncologue médicale, a étudié dans la cohorte CANTO, le lien entre la non adhérence thérapeutique à l’hormonothérapie adjuvante et le risque de rechute métastatique. Les résultats, publiés dans le Journal of Clinical Oncology1, montrent que parmi 1 177 patientes pré-ménopausées à qui du tamoxifène avait été prescrit, 16 % (n = 188) présentaient après un an, un taux sérique de ce médicament en-dessous du seuil thérapeutique. Ce taux sérique bas était associé à un risque de rechute métastatique plus de deux fois supérieur (taux de patientes en rémission à trois ans de 89,5 % en cas de taux sérique bas versus 95,4 % en cas de taux sérique normal (OR = 2,31; IC95 = 1,05-5,06, p = 0,036). Cette étude suggère l’intérêt d’un monitoring de l’adhérence à l’hormonothérapie et surtout indique la nécessité de développer des approches interventionnelles afin d’améliorer l’adhérence des patientes pour ces traitements adjuvants.
Des analyses à trois ans de recul ont été détaillées par le Dr Pistilli en présentation orale au congrès de l’ESMO 20202.
Références :
1. Pistilli B, Paci A, Ferreira AR, Di Meglio A, Poinsignon V, Bardet A, et al. Serum Detection of Nonadherence to Adjuvant Tamoxifen and Breast Cancer Recurrence Risk. J Clin Oncol. 2020 Aug 20;38(24):2762–72.
2. Pistilli, A.R. Ferreira, D. Combarel, A. Paci, J. Havas, C. Pradon, A. Bardet, A. Di Meglio, G. Menvielle, L. Fasse, P.H. Cottu, F. Lerebours, C. Coutant, A. Lesur, O. Tredan, S. Everhard, S. Delaloge, S. Michiels, F.André, I. Vaz-Luis. Longitudinal Evaluation of Serum Assessed Non-Adherence to Tamoxifen (TAM) among Premenopausal Patients (pts) in the prospective multicenter CANTO cohort. oral presentation, ESMO2020 conference.
Essais précoces
Olaparib et durvalumab font bon ménage dans le cancer du sein métastatique avec mutation germinale de BRCA1 ou BRCA2.
Sophie Postel-Vinay, Daphné Morel.
Le département du Ditep de Gustave Roussy participe à l’étude multicentrique MEDIOLA, un essai clinique de phase I/II dont les objectifs sont d’étudier la tolérance et l’efficacité de la combinaison de l’olaparib (inhibiteur de PARP) et du durvalumab (immunothérapie anti-PD-L1) chez les patients présentant un cancer solide. Les résultats de la cohorte de patients atteints de cancer du sein métastatique avec un défaut germinal de BRCA1 ou BRCA2 sont parus en septembre dans The Lancet Oncology. Les auteurs décrivent que l’ajout du durvalumab au traitement par olaparib ne semble pas majorer le risque de survenue d’effets secondaires graves, tout en présentant des signaux d’efficacité anti-tumorale encourageants (80%, IC 90% [64,3-90,9] de maladies contrôlées après 12 semaines de traitement ; survie sans progression médiane = 8,2 mois, IC 95% [4,6-11,8] ; survie globale médiane = 21,5 mois, IC 95% [16,2-25,7]). Ceux-ci sont cependant similaires à ceux obtenus avec l’olaparib en monothérapie dans l’étude OlympiAD. Le Dr Sophie Postel-Vinay, impliquée dans l’étude des combinaisons associant inhibiteurs de PARP et inhibiteurs de point de contrôle immunitaire, participe activement à la recherche de biomarqueurs qui permettraient de sélectionner les patients susceptibles de bénéficier le plus de ces innovations.
Référence :
Domchek S. et al. Olaparib and durvalumab in patients with germline BRCA-mutated metastatic breast cancer (MEDIOLA): an open-label, multicentre, phase 1/2, basket study. Lancet Oncol. 2020 Sep;21(9):1155-1164.
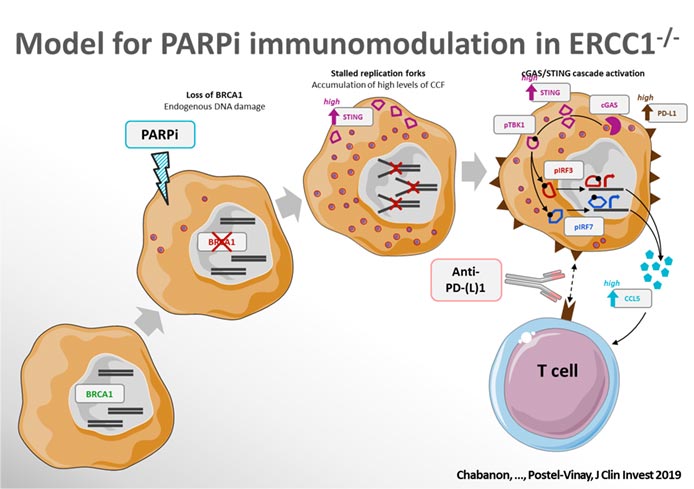
L’inhibition de PARP induit l’expression tumorale de PD-L1 et active l’immunité cellulaire autonome via la voie cGAS/STING dans de nombreux modèles précliniques de tumeurs présentant des défauts de réparation de l’ADN (tels que la perte de BRCA1)
Génétique
Les mutations constitutionnelles de BRCA1 ou BRCA2 donnent des risques de cancer différents chez les hommes
Olivier Caron, Véronica Goldbarg

Les cancers du sein et/ou prostate sont les tumeurs principalement associées chez les hommes porteurs d’un variant pathogène (VP) des gènes BRCA1/2. Le risque sur la vie de cancer du sein chez l’homme a été estimé entre 1% et 5% pour les porteurs d’un VP BRCA1 et entre 5% et 10% pour les porteurs d’un VP BRCA2, contre 0.1% dans la population masculine.
Récemment, une étude de cohorte rétrospective menée par CIMBA (le Consortium of investigators of Modifiers of BRCA1/2) publiée dans JAMA Oncology a mis en évidence des différences spécifiques dans le spectre du cancer des porteurs masculins de variants pathogènes des gènes BRCA2 et BRCA1. Parmi les 6 902 hommes participant à l'étude (âge médian 51,6 ans), 1 634 cancers ont été diagnostiqués chez 1 376 hommes (19,9 %), la majorité (922 sur 1 376 [67 %]) étant des porteurs de VP de BRCA2. Le fait d'être atteint d'un cancer quelconque était significativement associé à une probabilité plus élevée d'être un porteur d’un VP de BRCA2 plutôt que de BRCA1 (OR, 3,23 [2,81-3,70]), tout comme le développement de deux (OR, 7,97, [5,47-11,60]) ou trois tumeurs primaires (OR, 19, [4,64-82,89]). Une fréquence plus élevée de cancers du sein (P<0,001) et de la prostate (P=0,008) a été associée à une probabilité plus élevée d'être porteur d’un VP BRCA2. D’autres cancers étaient décrits (par fréquence décroissante : cancer de la peau autre que le mélanome, le cancer colorectal, le mélanome, les cancers de la tête et du cou, du pancréas, du poumon et de la vessie). Le cancer du pancréas était associé à une probabilité plus élevée (P=0,001) et le cancer colorectal à une probabilité plus faible (P=0,003) d'être porteur d’un VP BRCA2. Sur la base de ces résultats les porteurs masculins d’un VP BRCA2 développent plus fréquemment des cancers du sein et de la prostate comme première ou deuxième tumeur et parmi les cancers non mammaires et non prostatiques, le cancer du pancréas était associé à une plus grande probabilité d'être porteur d’un VP BRCA2.
Les recommandations actuelles ne font pas consensus pour la surveillance mammaire chez les hommes. Un examen clinique serait utile, mais l’âge de début de la surveillance et la fréquence ne sont pas clairement déterminés. Concernant la surveillance de la prostate en particulier chez les hommes porteurs d’un VP BRCA2, un dépistage systématique dès 40 ans, par le dosage du PSA et toucher rectal est préconisé.
Il est important de préciser que cette étude, comme il n’y a pas eu de comparaison avec une population sans VP, ne permet pas de déterminer les risques associé directement au VP, mais uniquement les différences entre BRCA1 et BRCA2.
Ces données devraient certainement aider à déterminer les recommandations encore très limitées afin d’établir un plan personnalisé de surveillance clinique chez les hommes avec VP BRCA1 ou BRCA2.
Référence :
Characterization of the Cancer Spectrum in Men With Germline BRCA1 and BRCA2 Pathogenic Variants: Results From the Consortium of Investigators of Modifiers of BRCA1/2 (CIMBA)
JAMA Oncol. 2020;6(8):1218-1230. doi:10.1001/jamaoncol.2020.2134
Digestif
Atezolizumab + bevacizumab : une révolution dans le traitement du carcinome hépatocellulaire
Une nouvelle combinaison de traitements améliore considérablement la survie et la qualité de vie dans les formes avancées de carcinome hépatocellulaire. Les résultats de cet essai clinique, auquel Gustave Roussy a contribué, sont publiés dans le New England Journal of Medicine.
Après des années de règne sans partage du sorafenib en première ligne de traitement du carcinome hépatocellulaire avancé, cette année a vu l’avènement d’un nouveau standard : l’association atezolizumab et bevacizumab. L’essai ImBrave150, publié dans le New England Journal of Medicine1, a comparé le sorafenib à cette nouvelle association, avec une randomisation de 2 sur 1, chez 501 patients. Les résultats se sont révélés favorables à la nouvelle combinaison sur les deux critères de jugement principaux : la survie globale (hazard ratio = 0,58 [IC 95 = 0,42-0,79], p = 0,0006) et la survie sans progression évaluée par revue externe (hazard ratio = 0,59 [IC 95 = 0,47-0,76], p < 0,0001). Le taux de réponse objective était également bien supérieur, à près de 30 %, avec la combinaison atezolizumab et bevacizumab contre 13 % pour le sorafenib. Parallèlement, une évaluation très précise de la qualité de vie – avec plus de 90 % des patients traités ayant rempli au moins deux questionnaires d’évaluation – a montré une augmentation nette du temps avant détérioration de cette qualité de vie : médiane de 3,6 mois avec le sorafenib contre 11,2 mois avec atezolizumab + bevacizumab.
On pouvait craindre qu’un tel progrès se fasse au prix d’une toxicité importante, mais ce n’est pas le cas. Le Pr Michel Ducreux, chef du comité gastro-digestif à Gustave Roussy, l’a bien montré en présentant les résultats détaillés de toxicité lors du congrès de l’International Liver Cancer Association. La seule précaution importante à prendre avant de prescrire ce nouveau traitement est de vérifier l’absence de varices œsophagiennes par la réalisation d’une endoscopie digestive haute dans les six mois précédant la mise en route de cette thérapie.
Cette étude est d’autant plus bienvenue que l’immunothérapie administrée seule avait donné, dans deux essais randomisés présentés en 2019, des résultats négatifs tant en première qu’en seconde ligne de traitement, montrant les limites d’une telle approche.
Référence :
Finn RS, Qin S, Ikeda M et al. Atezolizumab plus Bevacizumab in Unresectable Hepatocellular Carcinoma. N Engl J Med 2020; 382: 1894-1905.
Recherche
Le microbiote intestinal, un nouvel atout contre le cancer
Laurence Zitvogel et son équipe montrent que le microbiote intestinal pourrait devenir à la fois un biomarqueur, une cible thérapeutique voire un médicament contre le cancer.
Des études précliniques et cliniques de plus en plus nombreuses mettent en évidence un lien entre le microbiote intestinal et le développement de certains cancers, mais aussi avec l’immunité anti-cancéreuse et l’efficacité des thérapies anti-tumorales.
Parmi ces études, de précédents travaux de l’équipe de Laurence Zitvogel (unité Inserm 1015 « Immunologie des tumeurs et immunothérapie ») ont montré que certaines bactéries du microbiote intestinal (Enterococcus hirae, Bacteroides fragilis, et Akkermansia muciniphila) stimulent les réponses immunitaires d’un individu pour combattre le cancer lors d’une chimiothérapie ou d’une immunothérapie. Ces bactéries pourraient donc être utilisées pour modifier l’écosystème intestinal des patients afin d’augmenter leurs réponses aux traitements.
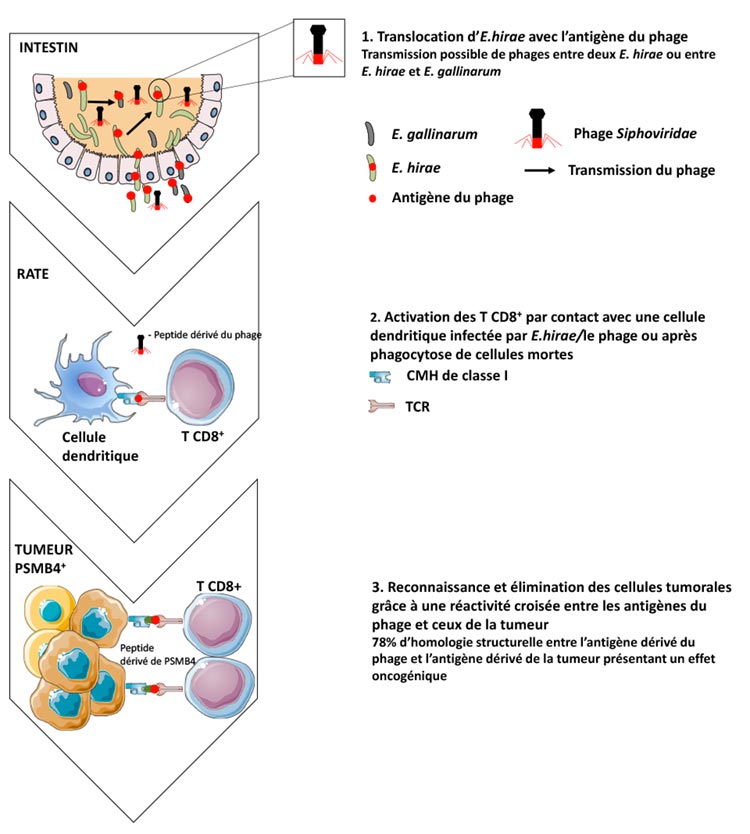
Dans leurs derniers travaux, publiés dans Science, les mêmes chercheurs de Gustave Roussy ont découvert que l’une de ces bactéries, E. hirae, exprime des antigènes ayant une forte homologie (78 %) avec des antigènes exprimés à la surface de cellules cancéreuses. Cette bactérie est déjà connue pour être capable d’activer des cellules tueuses du système immunitaire, appelées lymphocytes T cytotoxiques (LTc). Ainsi, les LTc préalablement exposés à E. hirae, donc à ses antigènes, seraient alors capables de détecter les cellules cancéreuses. Ces antigènes d’E. hirae sont en réalité exprimés par un virus présent au sein de la bactérie, ont aussi mis en évidence les auteurs. Ce bactériophage appartient à la famille des Siphoviridae et est capable d’infecter d’autres entérocoques, pouvant ainsi transférer ses antigènes immunogènes à d’autres bactéries.
Les chercheurs ont également identifié, chez l’Homme, un antigène du bactériophage d’ E. hirae (TMP) de la protéine Tape-Measure Protein ayant une forte homologie avec un antigène tumoral (GPD-1L) appartenant à la protéine Glycerol-3-Phosphate Dehydrogenase 1-Like.
Lorsque l’antigène TMP est présent dans les selles des patients, ceux-ci répondent mieux à l’immunothérapie (anti-PD1), suggérant que la présence de TMP dans l’intestin augmente la reconnaissance des cellules tumorales par les LTc et donc l’efficacité de l’anti-PD1. De plus, l’expression de GPD-1L par des tumeurs, notamment pulmonaires, est également corrélée à une meilleure réponse à l’anti-PD1.
Ces résultats démontrent donc que des lymphocytes T cytotoxiques spécifiques de bactérie ou de bactériophage contribuent à l’immuno-surveillance anti-cancéreuse grâce à une réactivité croisée entre des antigènes bactériens et tumoraux. Compte tenu de l’abondance de bactéries et bactériophages dans l’intestin, il existe certainement de nombreux autres antigènes ayant une forte homologie avec des antigènes tumoraux, et qui pourraient être utilisés, à la place de supplémentation en bactéries, afin de stimuler le système immunitaire et augmenter l’efficacité des thérapies anti-cancéreuses.
Référence :
Fluckiger A., R. Daillère, M. Sassi, BS. Sixt, P. Liu, F. Loos, C. Richard, C. Rabu, M.T. Alou ,A.G. Goubet, F. Lemaitre, G. Ferrere, L. Derosa, C.P.M Duong, M. Messaoudene, A. Gagné, P. Joubert, L. De Sordi, L. Debarbieux, S. Simon, C.M. Scarlata, M. Ayyoub, B. Palermo, F. Facciolo, R. Boidot, R. Wheeler, I.G. Boneca, Z. Sztupinszki, K. Papp, I. Csabai, E. Pasolli, N. Segata, C. Lopez-Otin, Z. Szallasi, F. Andre, V. Iebba, V. Quiniou, D. Klatzmann, J. Boukhalil, S. Khelaifia, D. Raoult, L. Albiges, B. Escudier, A. Eggermont, F. Mami-Chouaib, P. Nistico, F. Ghiringhelli, B. Routy, N. Labarrière, V. Cattoir, G. Kroemer, L. Zitvogel.
2020.
Cross-reactivity between tumor MHC class I-restricted antigens and an enterococcal bacteriophage.
Science. 369:936-942.
doi: 10.1126/science.aax0701
Essais précoces
Selpercatinib : une nouvelle thérapie pleine de promesses contre les tumeurs présentant une altération de RET
Sophie Postel-Vinay, Daphné Morel.
Le New England Journal of Medicine dévoile les résultats des premières administrations chez l’homme du selpercatinib (essai LIBRETTO-001). Ils montrent une réponse objective positive, durable et sans toxicité majeure.
Le selpercatinib est un puissant inhibiteur de tyrosine kinase de nouvelle génération, ciblant RET de manière sélective contrairement aux multikinases vandetanib et cabozantinib. Deux articles distincts – l’un concernant des patients présentant un cancer du poumon non à petites cellules avec fusion de RET (1-2 % des cas)1 et l’autre des malades souffrant d’un cancer de la thyroïde avec fusion ou mutation de RET (70 % des cancers médullaires, 10-20 % des cancers papillaires)2 – rapportent des conclusions similaires : moins de 3 % d’arrêt de traitement dûs à la survenue d’effets secondaires et environ trois quarts de patients présentant une réponse tumorale objective (entre 64 et 85 % en fonction de la localisation et du nombre de lignes de traitements précédemment reçues). En particulier, 69 % des malades prétraités par vandetanib et/ou cabozantinib pour leur cancer thyroïdien ont présenté une réponse objective (partielle ou complète) au selpercatinib. Les patients présentant une/des métastase(s) cérébrale(s) mesurable(s), dans la cohorte poumon, ont montré une réponse intracrânienne objective dans 91 % des cas (IC 95% [59-100]). Mieux encore, la grande majorité des réponses observées furent durables : 66 % et 82 % des patients, respectivement des cohortes poumon et thyroïde, n’avaient pas progressé après un an de traitement.
Références :
1. Drilon A. et al. Efficacy of Selpercatinib in RET Fusion-Positive Non-Small-Cell Lung Cancer. N Engl J Med. 2020 Aug 27;383(9):813-824.
2. Wirth L. et al. Efficacy of Selpercatinib in RET-Altered Thyroid Cancers. N Engl J Med. 2020 Aug 27;383(9):825-835.
Pédiatrie
Le rituximab, un nouveau médicament (anticorps monoclonal dirigé contrôle les cellules lymphoïdes B) pour les enfants et adolescents atteints de lymphomes avancés
Véronique Minard-Colin.

Après la mise au point du protocole LMB, Gustave Roussy s’illustre à nouveau contre le lymphome de Burkitt. Avec le rituximab associé à une chimiothérapie, la survie des jeunes patients dépasse 95 % à plus de trois ans.
Les excellents résultats de l’étude pédiatrique internationale de phase III Inter-B-NHL ritux 2010 ont été publiés dans le New England Journal of Medicine. Cet essai international, promu par Gustave Roussy en Europe et en Asie et par le COG en Australie, au Canada et aux États-Unis, a été mené en partenariat avec le laboratoire Roche qui a développé cet anticorps monoclonal anti-CD20 dirigé contre les cellules du lymphome. Le rituximab est déjà indiqué en association à la chimiothérapie pour le traitement des adultes souffrant d’un lymphome malin non hodgkinien.
Cette étude établit un nouveau standard de traitement pour les enfants atteints de lymphome non hodgkinien B avancé, principalement de lymphome de Burkitt, et valide l’utilisation d’un médicament (anticorps monoclonal dirigé contrôle les cellules lymphoïdes B), autorisée en mars 2020 par la Commission européenne sur la base des résultats de cette étude.
Lorsque le rituximab est administré en combinaison avec la chimiothérapie, plus de 95 % des enfants et adolescents atteints de lymphome de Burkitt à un stade avancé sont encore en vie et exempts de maladie trois ans plus tard. La nouvelle combinaison thérapeutique augmente de près de 10 % la survie globale et réduit le risque de survenue d’un événement de près de 70 %. « Avec un taux de survie qui dépasse les 95 % ces résultats sont exceptionnels. Cette étude change le standard international de traitement des jeunes patients atteints d’un lymphome non hodgkinien B avancé », commente le Pr Véronique Minard-Colin, pédiatre dans le département de cancérologie de l’enfant et de l’adolescent de Gustave Roussy et co-coordinatrice de cet essai avec le Dr Thomas G. Gross du Children’s Hospital Colorado aux États-Unis.
Les progrès dans la prise en charge des enfants atteints de lymphome de Burkitt ont été considérables ces dernières décennies. Les taux de guérison étaient déjà passés de 30 % dans les années 80 à plus de 85 % avec la chimiothérapie de référence seule ; et cela grâce au protocole LMB mis au point par le Dr Catherine Patte, pédiatre oncologue à Gustave Roussy, et ses confrères français. Cependant, près de 15 % des enfants continuaient de mourir de cette maladie.
Parce que le lymphome de Burkitt est une pathologie rare (environ 80 nouveaux cas par an en France), il a fallu que douze pays se mobilisent pour mener l’étude Inter-B-NHL ritux 2010. Ainsi, 328 patients âgés de 2 à 18 ans, pris en charge dans 176 centres répartis sur quatre continents (Europe, Amérique du Nord, Australie et Asie) ont participé à cet essai entre décembre 2011 et novembre 2015. Menée dans le cadre d’un Plan d’investigation pédiatrique, en application de la Réglementation pédiatrique européenne, cette étude académique constitue un modèle fructueux de partenariat avec l’industrie pharmaceutique et de collaboration internationale dans un cancer rare de l’enfant.
Référence :
Minard-Colin, Véronique & Aupérin, Anne & Pillon, Marta & Burke, Amos & Barkauskas, Donald & Wheatley, Keith & Delgado, Rafael & Alexander, Sarah & Uyttebroeck, Anne & Bollard, Catherine & Zsiros, Jozsef & Csóka, Monika & Kazanowska, Bernarda & Chiang, Alan & Miles, Rodney & Wotherspoon, Andrew & Adamson, Peter & Vassal, Gilles & Patte, Catherine & Gross, Thomas. (2020). Rituximab for High-Risk, Mature B-Cell Non-Hodgkin’s Lymphoma in Children. New England Journal of Medicine. 382. 2207-2219. 10.1056/NEJMoa1915315.
ORL
L'ostéoradionécrose, diagnostic manqué de Sigmund Freud
Nadia Benmoussa-Rebibo.

Photographie de Sigmund Freud datant de 1938 prise avec sa prothèse. Elle était appelée « le monstre » par Freud du fait de son caractère imposant ; celle-ci permettait de masquer la dépression maxillaire et lui permettait de s’exprimer et de s’alimenter.
Une étude publiée récemment par des membres du comité ORL de Gustave Roussy et dirigée par le Dr Nadia Benmoussa-Rebibo permet de porter le diagnostic d’une ostéoradionécrose (ORN) chez Sigmund Freud (maladie non décrite encore à l’époque). Sigmund Freud souffrait d'un cancer du maxillaire droit diagnostiqué en 1923. Entre 1923 et 1939, Sigmund Freud a reçu de nombreux traitements par radiothérapie aux rayons X (n = 6) et radium en application locale (n = 12). La présence de nombreux facteurs de risques de cette maladie (soins locaux traumatisants, hypovascularisation, intoxication tabagique et cocaïne …) ainsi que des arguments clinico-radiologiques (séquestre osseux, trismus, fistule cutanée, déminéralisation osseuse radiologique ...) sont décrits dans cet article et permettent d’appuyer cette hypothèse. A la fin de sa vie, malgré l’absence de récidive histologique cancéreuse, les médecins ont décidé de traiter ce mal en utilisant une énième application locale de radium... En traitant « le mal par le mal », ils ont aggravé la situation. Face à son extrême souffrance, Freud demanda expressément à Shur, son médecin personnel, « d'arrêter son martyr » et il mourut le 23 septembre 1939, après une injection létale de morphine. Cet article détaille les différents arguments qui ont permis aux auteurs d’émettre cette hypothèse.
The Missed Diagnosis of Sigmund Freud's Maxilla Osteoradionecrosis Benmoussa N, Classe M, Rebibo JD, Bidault F, Charlier P. Ear Nose Throat J. 2020;145561320949713. doi:10.1177/0145561320949713.
Gynécologie
Place de la chirurgie dans la première récidive platino-sensible du cancer de l’ovaire
Comité de pathologie gynécologique de Gustave Roussy.

Suite à l’essai GOG213, l’essai DESKTOP III a évalué le bénéfice de la chirurgie de première récidive du cancer de l’ovaire. Une chirurgie complète augmente de près de 16 mois la survie globale de patientes bien sélectionnées.
Le principal facteur pronostique du cancer de l’ovaire en récidive est son délai de survenue : plus ou moins de six mois après la fin du traitement initial (à base de platine), ce qui explique le terme de « platino-sensibilité ». La place de la chirurgie dans la prise en charge du carcinome séreux de haut grade de l’ovaire en rechute platino-sensible a d’abord été évaluée dans l’essai américain GOG2131. Cette étude randomisée de phase 3 a mesuré l’effet d’une chirurgie de cytoréduction, suivie d’une chimiothérapie associée dans 80% des cas au bevacizumab, en cas de récidive à plus de six mois du primo-traitement. Il n’a pas été démontré de bénéfice significatif sur la survie sans récidive ni la survie globale des patientes. Le taux de chirurgie complète était de 67 %.
Les essais DESKTOP I et DESKTOP II ont permis de constituer un score de résécabilité de cette chirurgie de première récidive2. Ce score, appelé score AGO, est constitué de trois critères : un performans status entre 0 et 1, une chirurgie initiale R0, et une ascite inférieure à 500 lors de la récidive. L’essai européen DESKTOP III fait suite à ces premières étapes. Les 407 patientes participantes, présentant une récidive de cancer de l’ovaire six mois au moins après le primo-traitement, ont été randomisées en deux bras : chirurgie (n = 206) versus absence de chirurgie (n = 201), suivie dans les deux cas d’une chimiothérapie. Il a été montré un bénéfice sur la survie globale de 7,7 mois (53,7 versus 46,0 mois, HR = 0,75 (IC95 = 0,58-O,96, p = 0,02). Sur les 206 patientes opérées, 187 ont bénéficié d’une chirurgie complète. L’augmentation de la survie globale était de 15,9 mois pour ces patientes alors qu’une chirurgie incomplète s’est révélée délétère.
Cet essai montre donc un bénéfice de la chirurgie de récidive du cancer de l’ovaire chez des patientes bien sélectionnées (score AGO), et uniquement si cette première récidive est accessible à une chirurgie complète par des équipes entraînées.
Références :
1. Coleman RL, Spirtos NM, Enserro D, et al. Secondary Surgical Cytoreduction for Recurrent Ovarian Cancer. N Engl J Med. 2019;381(20):1929-1939. doi:10.1056/NEJMoa1902626
2. Dubois A. AGO DESKTOP III/ENGOT-ov20: Impact of secondary cytoreductive surgery in recurrent ovarian cancer. June 27, 2020.
Recherche
L’instabilité chromosomique à l’origine de l’évolution constante des tumeurs
Fanny Jaulin, Fabrice André.
Selon des travaux publiés dans Nature et auxquels Gustave Roussy a participé, l’instabilité chromosomique, présente dans la plupart des cancers, serait régie par des règles évolutives précises. L’étude de ces règles pourrait en faire un outil pronostique voire une piste thérapeutique.
Une étude internationale menée par des chercheurs du Francis Crick Institute (Royaume-Uni) et du Max Delbrück Center for Molecular Medicine (Allemagne), et à laquelle des chercheurs de Gustave Roussy ont collaboré, montre que les tumeurs sont en constante évolution tout au long de leur développement, et que l’ordre des modifications chromosomiques qu’elles connaissent est dicté par des règles précises qui régissent l’évolution.
En effet, dans différents types de cancers, les cellules tumorales sont soumises aux mêmes événements chromosomiques à différents stades de leur développement ; certaines mutations sont communes au début du développement tumoral alors que d’autres sont plus propices à apparaître à des stades plus avancés.
L’étude montre en outre que différents sous-clones de cellules, dans une même tumeur, acquièrent les mêmes types de modifications chromosomiques (altérations somatiques) indépendamment les uns des autres (cette évolution des cellules en parallèle est présente dans 37 % des tumeurs analysées). Ces observations laissent à penser que l’évolution d’une tumeur doit respecter des points de passage obligatoires. L’identification de ces étapes et la connaissance des règles régissant l’évolution des tumeurs pourrait permettre de les prédire et ainsi mettre en place de nouvelles stratégies thérapeutiques.
Les analyses qui ont permis d’arriver à ces conclusions ont porté sur 1 421 échantillons issus de 394 tumeurs et représentant 22 types de tumeurs. Les résultats ont été publiés dans la revue Nature le 2 septembre.
Référence :
Watkins, T.B.K., Lim, E.L., Petkovic, M. et al. Pervasive chromosomal instability and karyotype order in tumour evolution. Nature (2020). https://doi.org/10.1038/s41586-020-2698-6
Covid-19
Réactions immunitaires et Covid
Aymeric Silvin.
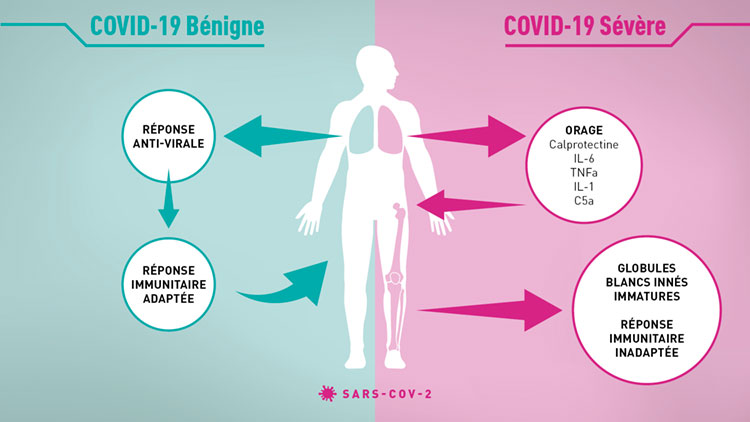
Notre corps possède différents mécanismes de protection immunitaire afin de lutter contre l’infection par des microbes. Notre système immunitaire possède deux grandes lignes de défense. La première, nommée système immunitaire inné, prend effet immédiatement lors du contact avec le pathogène et utilise des moyens de défense non-spécifique, environ 60% des globules blancs du sang en font partie. La deuxième, nommée système immunitaire adaptif, prend effet environ deux semaines plus tard et utilise des moyens de défense spécifique, environ 40% des globules blancs du sang en font partie.
Ces deux lignes de défense ont été étudiées dans le cadre de la Covid-19. Lors d’une infection par le virus SARS-CoV2, celui-ci va infecter les poumons des patients. Malgré de nombreuses études nous ne savons pas encore exactement l’ampleur des organes infectés par ce virus et il est suggéré que les poumons ne seraient pas le seul organe. La disparition des symptômes de la Covid-19 ne semble pas coïncider avec la diminution de la quantité de virus dans l’organisme. Ces patients conservent des symptômes de la Covid-19 tel que thrombose (embolie pulmonaire) et insuffisance respiratoire. Ces formes sévères ont été caractérisées par la présence d’un orage de cytokines induit par le système immunitaire inné.
L’orage de cytokine est induit par la libération massive de protéines inflammatoires dans tout l’organisme. De récentes études ont montré ainsi l’augmentation de protéines inflammatoires telles que l’IL-6, le TNFa, l’IL-1, le C5a et la calprotectine. La calprotectine est normalement considérée comme un moyen de défense contre les bactéries. Pourquoi les patients sévères de la Covid-19 produisent de grande quantité de calprotectine reste une question entière. Les quantités de calprotectine circulant dans l’organisme corrèlent avec l’apparition des facteurs de thrombose et la diminution d’oxygène dans le sang. Cette inflammation, qu’on pourrait dire chronique, induit des modifications dans la génération des globules blancs innés. Les globules blancs sont généralement produits dans la moelle osseuse et une fois matures, ceux-ci sortent afin de circuler dans le sang et de rentrer dans les différents tissus de l’organisme. Chez les patients présentant une forme sévère de la Covid-19 les globules blancs innés sont immunosuppressifs, c’est-à-dire qu’ils vont diminuer la réponse immunitaire adaptative tout en entretenant l’inflammation induite par le système immunitaire inné.
Des facteurs de risque ont pu être établis. Ainsi l’obésité, le diabète, l’âge ou maladies inflammatoires de l’intestin font partie de ces facteurs de risque. Il semblerait que le point commun à tous ces facteurs de risque soit l’inflammation. L’infection par le virus SARS-CoV2 pourrait augmenter de manière très rapide l’inflammation déjà présente chez ces patients, les faisant basculer rapidement dans des formes sévères de la Covid-19.
Les découvertes réalisées autour de la Covid-19 permettent chaque jour de mieux comprendre et lutter contre ce virus. Cette connaissance nous permet également de comprendre les mécanismes de défense inappropriés pouvant prendre place dans notre organisme. Ces mécanismes inappropriés pourraient avoir lieu non seulement dans la Covid-19 mais d’autres infections ou maladies telles que le cancer.
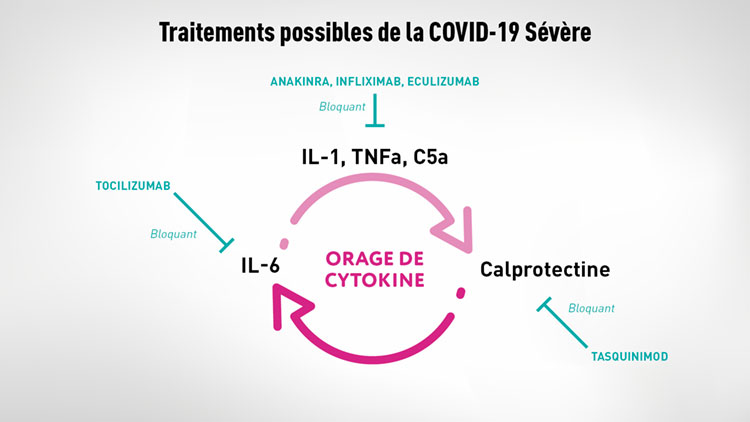
Covid-19
La surveillance de l’épidémie de Covid-19
Catherine Hill.
En France, la surveillance de l’épidémie repose sur de très nombreux indicateurs, ce qui est source de confusion. On nous a donné pendant longtemps chaque soir, les nombres de cas, les nombres de décès, et beaucoup d’autres données chiffrées. Les points épidémiologiques hebdomadaires de Santé Publique France sont passés de 11 à 42 pages. Comment se retrouver dans ce déluge d’information ?
Le nombre de cas ne représente pas du tout le nombre de cas réel, mais seulement les cas qui sont connus, probablement pour la plupart parce qu’ils ont été confirmés par un test. On ne teste pas tout le monde et on sait depuis le début du mois d’avril (Ferreti et al. Science) que beaucoup de personnes infectées et contagieuses sont asymptomatiques, soit parce qu’elles ne sont pas encore symptomatiques soit parce qu’elles ne le seront jamais. Et beaucoup de personnes ont eu une covid-19 pas suffisamment grave pour être hospitalisés et n’ont été ni testés ni recensés. Le nombre de cas connus dépend donc énormément de la politique de tests, et en France cette politique a beaucoup varié entre le début de l’épidémie quand un tiers des tests étaient positifs car on réservait les tests qui étaient rares aux personnes ayant un grand risque d’être infectées et la période actuelle où l’on teste un peu n’importe qui.
En conséquence, ce que les autorités appellent « taux d’incidence » qui est le nombre de personnes testées positives divisés par l’effectif de la population, n’est pas une estimation de la fréquence de l’infection dans la population. Et nous n’avons pas en France d’estimation de cette fréquence. En Angleterre, 590 000 personnes, sous forme de quatre échantillons successifs de la population, se sont prélevées elles-mêmes durant quatre périodes entre début mai et début septembre. La figure 1 montre l’estimation de l’évolution de la prévalence de l’infection dans l’ensemble de la population anglaise.
Le nombre de reproduction effectif R est aussi le reflet de la stratégie de tests car il est estimé par un modèle qui repose sur les nombres hebdomadaires de tests positifs pris comme indicateur de l’évolution de l’épidémie.
Le nombre de décès est l’addition des nombres de décès à l’hôpital et dans les EHPAD, mais les décès dans les EHPAD ne sont connus que chaque semaine, et sont parfois négatifs, correspondant à des corrections. Ceci rend difficile l’interprétation de la série des décès. Il manque par ailleurs les décès à domicile, entre le 1er mars et le 31 mai, 1 950 certificats de décès avec mention de covid-19 de personnes mortes à domicile ont été recensés par le Centre d'épidémiologie sur les causes de décès, ce qui représente 6% des décès avec mention de covid-19 dans cette période.
Les nombres d’hospitalisations et d’admissions en réanimation pour covid-19 sont de bons indicateurs, quoique décalés dans le temps par rapport aux contaminations. La figure 2 montre l’évolution des nouvelles admissions en réanimation en France. Du 17 août au 23 septembre, la croissance est exponentielle correspondant à une droite avec l’échelle logarithmique. La prolongation de cette droite conduit à une estimation de 200 nouvelles admissions en réanimation par jour le 8 octobre et de plus de 600 vers le 1er novembre. Depuis le 24 septembre la croissance est moins rapide.
Figure 1 : Prévalence quotidienne, d’après des sondages successifs par test RT-PCR en Angleterre. Source Riley et al.
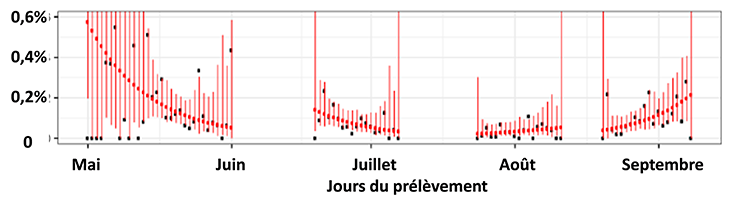
Figure 2 : Admissions quotidiennes en réanimation, moyenne glissante sur 7 jours. A gauche avec une échelle verticale arithmétique, à droite avec une échelle verticale logarithmique.
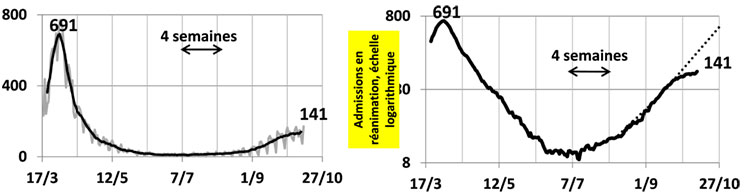
Pendant les 7 jours se terminant le 3 avril, il y a eu en moyenne 691 admissions par jour en réanimation, et pendant les 7 jours se terminant le 7 octobre, ce nombre moyen d’admissions était égal à 131. Vers le 3 avril, les admissions en réanimation étaient surtout en Ile de France et dans le Grand Est, aujourd’hui, elles sont plus dispersées.
Illustrations :
Adobe Stock, R. Chabanon/S. Postel-Vinay, S. Têtu, A. Fluckiger, CC BY 2.0, C. Hill, A. Silvin, Gustave Roussy.
Quiz
Avez-vous bien lu ce premier numéro de la newsletter Good to Know ?
Abonnez-vous à la newsletter Good to Know
Ne manquez pas les prochains numéros de la newsletter Good to Know : abonnez-vous !
