Vaccin Covid-19 : recommandations aux patients
Recommandations mises à jour le 27 décembre 2021
Plusieurs compagnies pharmaceutiques ont accompli la prouesse de développer un vaccin contre le Covid-19. A ce jour, cinq d’entre eux sont distribués en France.
Deux à ARN messager : celui de Pfizer-BioNTech, et son équivalent, celui de Moderna,
Deux à vecteur viral non réplicatif : celui d’Astra-Zeneca et le dernier arrivé, celui de Janssen, filiale européenne du groupe américain Johnson & Johnson.
Le 20 décembre 2021, l’Agence européenne du médicament a également autorisé la commercialisation du vaccin de Novavax, un vaccin à protéines recombinantes avec une autorisation de mise sur le marché pour la primo-vaccination des 18 ans et plus.
Gustave Roussy recommande à ses patients de se faire vacciner.
Nous vous invitons à lire avec attention nos recommandations ci-dessous et à prendre rendez-vous dans un centre de vaccination proche de chez vous, selon la chronologie permise par les pouvoirs publics :
- Soit en ligne sur des plateformes telles que DOCTOLIB, Keldoc ou Maiia
- Soit par téléphone au 0 800 009 110
La liste des centres est également disponible sur www.sante.fr - Soit en vous inscrivant en ligne pour profiter de doses de vaccins non utilisées dans votre département sur des sites tels que VITEMADOSE et COVIDLISTE
Pourquoi se faire vacciner quand on a un cancer ?
Comme pour l’ensemble de la population, la vaccination est le seul moyen, à ce jour, de stopper l’évolution du virus, de vous protéger et de protéger vos proches de l’infection.
Les patients souffrant d’une maladie cancéreuse font partie des groupes à risque de développer des complications sévères au Covid-19, notamment en cas de tumeurs malignes bronchiques, métastatiques ou hématologiques.
Par ailleurs, une infection au Covid-19 risque d’entrainer un retard dans les traitements réalisés avec une perte de chance sur l’efficacité attendue.
C’est pourquoi votre vaccination et celle de votre entourage, associée au respect des gestes barrières, demeure la meilleure façon de vous protéger de ces risques.
Afin de répondre à vos questions et vos éventuelles inquiétudes, l’Institut national du cancer (INCa) publie une rubrique dédiée à la vaccination sur son site e-cancer.fr.
Quand se faire vacciner ?
Dans l’idéal, avant de débuter un traitement anticancéreux. Dans tous les cas, des précautions d’administration sont nécessaires en fonction du moment de votre traitement ou encore du traitement en particulier. Aucune étude menée dans le contexte de la vaccination anti Covid en cours de traitement anticancéreux n’est disponible à ce jour. Une étude a montré, dans le cadre de la vaccination antigrippale qu’il n’y a pas de risque avéré sur l’efficacité du vaccin, si celui-ci est réalisé en même temps que le traitement.
En cas de traitement systémique (chimiothérapie, immunothérapie, thérapie ciblée) :
Si le traitement a déjà été démarré, réaliser une administration du vaccin le jour de l’administration du traitement anti-cancéreux pourrait éventuellement réduire l’efficacité du vaccin. Il est donc conseillé de le réaliser en « intercure » (entre deux injections) en cas de traitement systémique.
En cas de traitement par des médicaments agissant sur les cellules B (anti-CD19, anti-CD20, CAR-T cells) :
L’administration du vaccin se fera plutôt soit avant le démarrage soit 3 mois après la fin des traitements, en raison d’une sous-efficacité potentielle du vaccin.
En cas de radiothérapie :
Aucune donnée n’est à ce jour disponible, mais aucun élément ne semble empêcher l’administration du vaccin, en respectant l’administration à distance (en intercure) en cas d’administration d’un traitement de type chimiothérapie ou immunothérapie associé à la radiothérapie.
En cas de chirurgie :
Il sera proposé de réaliser l’injection à distance du geste, en fonction de l’évolution post opératoire. L’idéal est, dans cette situation également, de réaliser la vaccination avant le geste chirurgical.
En cas de greffe de cellules souches :
Il est recommandé de réaliser la vaccination 6 mois après la greffe.
En cas de complications :
Dans le cas d’une complication infectieuse, d’un état général altéré, d’une hospitalisation dans un contexte de complication aigue, il est recommandé de reporter l’administration du vaccin à la résolution des complications.
En cas d'hormonothérapie :
Rien ne semble empêcher l'administration du vaccin.
En cas de rémission du cancer :
Il n’existe aucune limitation à la réalisation du vaccin.
Nos équipes sont à votre écoute en cas de doute.
Combien de temps le vaccin protège-t-il ?
Les données actuelles montrent une protection d’au moins 4 mois. L’évolution des données permettra d’affiner cette information.
Les mesures de protection (port du masque sur le nez et la bouche, lavage régulier des mains au soluté hydro-alcoolique, respect des distances et mesures d’hygiène habituelles) doivent être maintenue jusqu’à la sortie de l’épidémie.
Y a-t-il des contre-indications à la vaccination / limitations liées aux allergies ?
Certaines situations imposent une vigilance plus particulière amenant à éviter de vacciner dans l’état actuel des connaissances :
- Une allergie connue sévère mais ces vaccins peuvent être administrés aux personnes souffrant des allergies les plus fréquemment rencontrées (antibiotiques, pollen, piqures d’insectes, allergies alimentaires...)
- Une infection au Covid-19 dans les 3 derniers mois.
- Une autre vaccination dans les 14 derniers jours.
- Une infection en cours ou de la fièvre (T°c > 38°c dans les 48 dernières heures).
-
Grossesse ou allaitement en cours
- Concernant les rappels si vous avez déjà été vacciné(e), une réaction sévère au vaccin (allergie, mauvaise tolérance) peut contrindiquer la réalisation de celui-ci. La décision sera prise avec votre médecin. En cas de contamination antérieure au Covid, une seule administration du vaccin suffit à vous protéger. Il n’y aura donc pas de rappel dans ces contextes pré-décrits.
Dans le contexte plus spécifique d’une maladie cancéreuse, les contre-indications au vaccin sont :
- Une hémopathie maligne type leucémie aiguë en cours de traitement
- Une allogreffe de cellules souches hématopoïétiques dans les 6 derniers mois
- En cas de traitement par des médicaments agissant sur les cellules B (anti-CD19, anti CD20, CAR-T cells), l’administration du vaccin se fera plutôt soit avant le démarrage soit 6 mois après la fin des traitements.
Y a-t-il des effets indésirables ?
Comme avec tous les vaccins, il peut y avoir des effets indésirables après l’injection mais ils sont transitoires et durent habituellement moins de 24 heures.
Les réactions dépendent du vaccin utilisé. Les plus fréquentes sont des réactions locales avec lourdeur du bras du côté injecté. Moins fréquemment on retrouve de la fatigue, des maux de tête, des douleurs musculaires ou articulaires, quelques frissons et un peu de fièvre. Ces troubles disparaissent en général rapidement.
Ces vaccins sont généralement très bien tolérés.
Comment se passe l’injection du vaccin ?
Le choix du vaccin administré (Pfizer / Moderna / Astra Zeneca / Janssen) appartient au centre de vaccination ou au médecin pouvant le distribuer, en tenant compte du dossier médical et des pathologies cancéreuses éventuellement en cours, de manière à ce que les deux doses injectées soient toujours de la même nature et à ce qu’elles n’interfèrent pas avec le parcours de santé des personnes vaccinées.
L’administration se fait dans l’épaule au niveau du muscle deltoïde, de préférence du côté non dominant. L’injection est quasiment indolore.
Votre médecin généraliste, votre oncologue et nos équipes restent bien évidemment à votre écoute si vous aviez des questions spécifiques en lien avec votre maladie ou traitement.
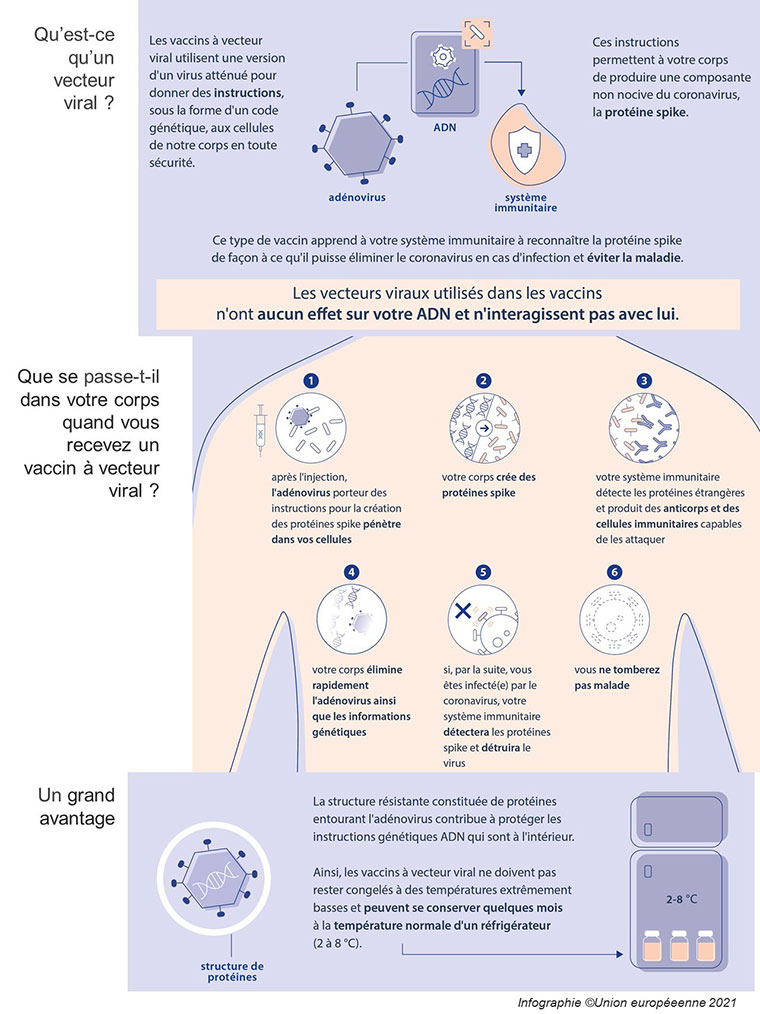
Quels sont les modes d'action des vaccins ?
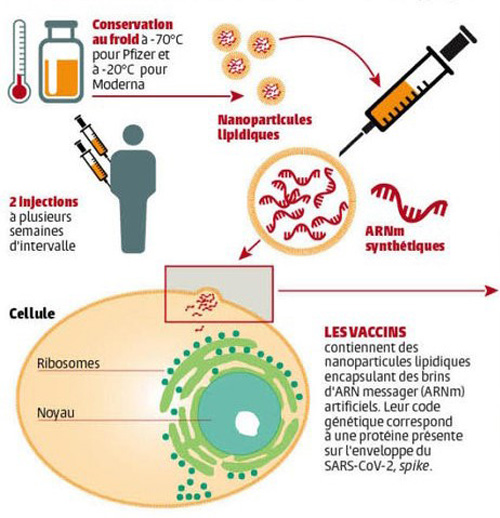
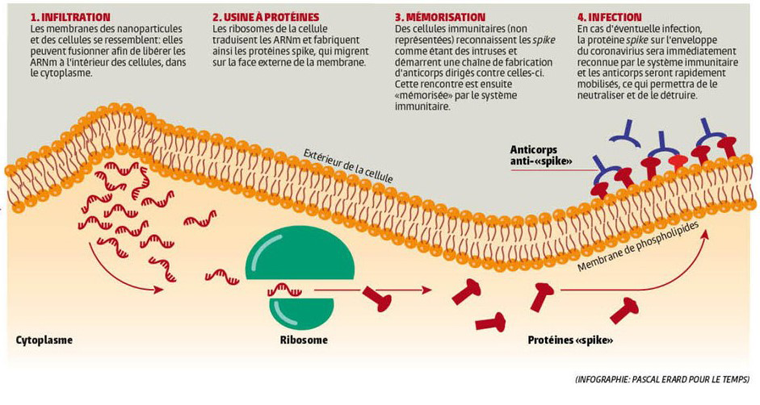
Les vaccins de Pfizer/BioNTech et de Moderna (mRNA-1273) utilisent la même technologie dite à ARNm.
Le vaccin AstraZeneca (AZD1222) et celui de Janssen (Johnson & Johnson) emploient quant à eux un vecteur adénoviral. Celui d’AstraZeneca utilise un autre virus (un adénovirus de chimpanzé) recombiné pour exprimer la protéine Spike du Sars-CoV-2 et celui de Janssen un adenovirus humain.
Comment fonctionnent les vaccins à ARN Messager (Pfizer et Moderna) :
Comment fonctionnent les vaccins AstraZeneca et Janssen :